Заболевания сердечно-сосудистой системы (ССЗ): обзор, проявления, принципы лечения. Заболевания сердца: симптомы, лечение, список главных недугов Принципы лекарственной терапии при ХСН
Из этой статьи вы узнаете: какие бывают болезни сердца (врожденные и приобретенные). Их причины, симптомы и методы лечения (медикаментозные и хирургические).
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 29.05.2019
Сердечно-сосудистые заболевания – одна из основных причин смерти. Российская статистика говорит о том, что около 55 % всех умерших граждан пострадали именно от болезней этой группы.
Поэтому знать признаки кардиологических патологий важно для каждого, чтобы вовремя выявить заболевание и немедленно начать лечение.
Не менее важно и проходить профилактический осмотр у кардиолога не реже раза в 2 года, а с 60 лет – каждый год.
Болезни сердца список имеют обширный, он представлен в содержании. Их намного легче вылечить, если диагностировать на начальной стадии. Некоторые из них лечатся полностью, другие – нет, но в любом случае, если начать терапию на ранней стадии, можно избежать дальнейшего развития патологии, осложнений и уменьшить риск смерти.
Ишемическая болезнь сердца (ИБС)
Это патология, при которой наблюдается недостаточное кровоснабжение миокарда. Причина – атеросклероз или тромбоз коронарных артерий.
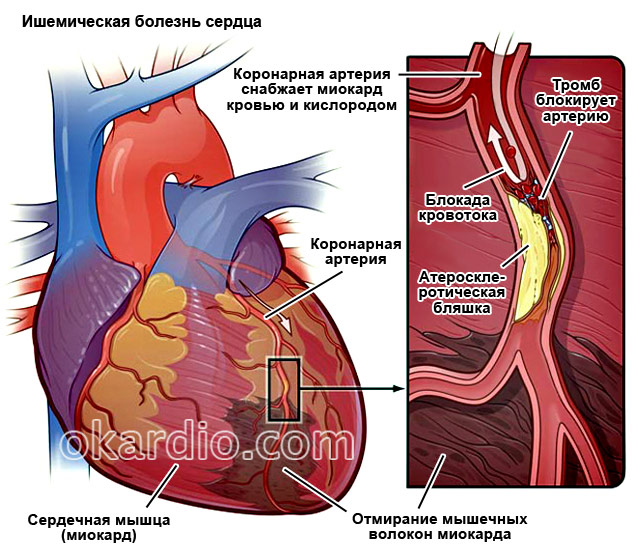
Классификация ИБС
Об остром коронарном синдроме стоит поговорить отдельно. Его признак – длительный (более 15 минут) приступ боли в груди. Этот термин не обозначает отдельную болезнь, а используется тогда, когда по симптомам и ЭКГ невозможно отличить инфаркт миокарда от . Пациенту ставят предварительный диагноз «острый коронарный синдром» и незамедлительно начинают тромболитическую терапию, которая нужна при любой острой форме ИБС. Окончательный диагноз ставят после анализа крови на маркеры инфаркта: сердечный тропонин T и сердечный тропонин 1. Если их уровень повышен, у пациента был некроз миокарда.
Симптомы ИБС
Признак стенокардии – приступы жгучей, сдавливающей боли за грудиной. Иногда боль отдает в левую сторону, в различные части тела: лопатку, плечо, руку, шею, челюсть. Реже болевые ощущения локализуются в эпигастрии, поэтому пациенты могут думать, что у них проблемы с желудком, а не с сердцем.
При стабильной стенокардии приступы провоцируются физической активностью. В зависимости от функционального класса стенокардии (далее – ФК), боль может быть вызвана нагрузкой различной интенсивности.
| 1 ФК | Пациент хорошо переносит ежедневные нагрузки, такие как продолжительная ходьба, легкий бег, поднятие по ступенькам и т. д. Приступы боли возникают только во время высокоинтенсивной физической активности: быстрого бега, неоднократного поднятия тяжестей, занятий спортом и т. п. |
|---|---|
| 2 ФК | Приступ может появиться после ходьбы далее чем на 0,5 км (7–8 минут без остановки) или подъема по ступенькам выше чем на 2 этаж. |
| 3 ФК | Физическая активность человека значительно ограничена: спровоцировать приступ может ходьба пешком на 100–500 м или поднятие на 2 этаж. |
| 4 ФК | Приступы провоцирует даже малейшая физическая активность: ходьба менее чем на 100 м (например, передвижение по дому). |
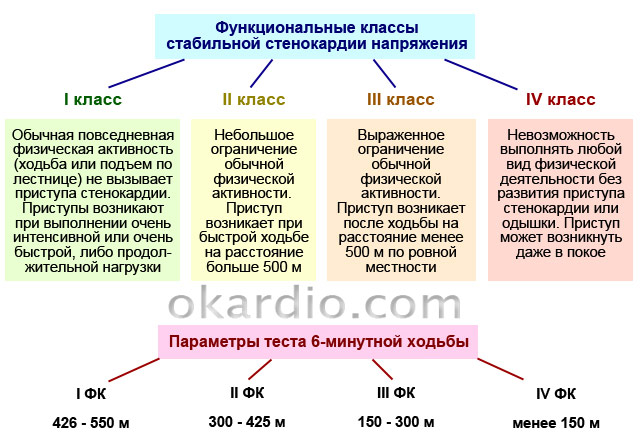
Нестабильная стенокардия отличается от стабильной тем, что приступы становятся более частыми, начинают появляться в состоянии покоя, могут длиться дольше – 10–30 минут.
Кардиосклероз проявляется болями в груди, одышкой, утомляемостью, отеками, нарушениями ритма.
Согласно статистике, около 30 % больных умирают от этой болезни сердца в течение суток, так и не обратившись к врачу. Поэтому внимательно изучите все признаки ИМ, чтобы вовремя вызвать скорую.
Симптомы ИМ
| Форма | Признаки |
|---|---|
| Ангинозная – самая типичная | Давящая, жгучая боль в груди, иногда отдающая в левое плечо, руку, лопатку, левую часть лица.
Боль длится от 15 минут (иногда даже сутки). Не снимается Нитроглицерином. Анальгетики только на время ее ослабляют. Другие симптомы: одышка, аритмии. |
| Астматическая | Развивается приступ сердечной астмы, вызванный острой недостаточностью левого желудочка.
Основные признаки: ощущение удушья, нехватки воздуха, паника. Дополнительные: синюшность слизистых оболочек и кожи, ускоренное сердцебиение. |
| Аритмическая | Высокая ЧСС, пониженное давление, головокружение, возможен обморок. |
| Абдоминальная | Боль вверху живота, которая отдает в лопатки, тошнота, рвота. Часто даже врачи сначала путают с заболеваниями ЖКТ. |
| Цереброваскулярная | Головокружение или обморок, рвота, онемение руки или ноги. По клинической картине такой ИМ похож на ишемический инсульт. |
| Малосимптомная | Интенсивность и продолжительность болей такая же, как и при обычном . Может быть легкая одышка. Отличительный признак боли – не помогает таблетка Нитроглицерина. |

Лечение ИБС
| Стабильная стенокардия | Снятие приступа – Нитроглицерин.
Долгосрочная терапия: Аспирин, бета-адреноблокаторы, статины, ингибиторы АПФ. |
|---|---|
| Нестабильная стенокардия | Неотложная помощь: вызвать скорую при появлении приступа большей интенсивности, чем обычно, а также дать больному таблетку Аспирина и по таблетке Нитроглицерина каждые 5 минут 3 раза.
В больнице пациенту будут давать антагонисты кальция (Верапамил, Дилтиазем) и Аспирин. Последний нужно будет принимать на постоянной основе. |
| Инфаркт миокарда | Неотложная помощь: немедленный вызов врача, 2 таблетки Аспирина, Нитроглицерин под язык (до 3 таблеток с интервалом в 5 минут).
Врачи по приезде сразу же начнут такое лечение: сделают ингаляцию кислорода, введут раствор морфина, если Нитроглицерин не снял боль, введут Гепарин для разжижения крови. Дальнейшее лечение: устранение болей с помощью внутривенного введения Нитроглицерина или наркотических анальгетиков; препятствие дальнейшему некрозу ткани миокарда с помощью тромболитиков, нитратов и бета-адреноблокаторов; постоянный прием Аспирина. Восстанавливают кровообращение в сердце с помощью таких хирургических операций: коронарная ангиопластика, стентирование, . |
| Кардиосклероз | Пациенту выписывают нитраты, сердечные гликозиды, ингибиторы АПФ или бета-адреноблокаторы, Аспирин, диуретики. |

Хроническая сердечная недостаточность
Это состояние сердца, при котором оно неспособно полноценно перекачивать кровь по организму. Причина – болезни сердца и сосудов (врожденные или приобретенные пороки, ИБС, воспаления, атеросклероз, гипертония и т. д.).

В России от ХСН страдает более 5 млн человек.
Стадии ХСН и их симптомы:
- 1 – начальная. Это легкая недостаточность левого желудочка, не приводящая к нарушениям гемодинамики (кровообращения). Симптомы отсутствуют.
- Стадия 2А. Нарушение кровообращения в одном из кругов (чаще – малом), увеличение левого желудочка. Признаки: одышка и сердцебиение при небольшой физической нагрузке, синюшность слизистых оболочек, сухой кашель, отеки ног.
- Стадия 2Б. Нарушена гемодинамика в обоих кругах. Камеры сердца подвергаются гипертрофии или дилатации. Признаки: одышка в покое, ноющие боли в грудной клетке, синий оттенок слизистых и кожи, аритмии, кашель, сердечная астма, отеки конечностей, живота, увеличение печени.
- 3 стадия. Сильные нарушения кровообращения. Необратимые изменения в сердце, легких, сосудах, почках. Усиливаются все признаки, характерные для стадии 2Б, присоединяются симптомы поражения внутренних органов. Лечение уже неэффективно.

Лечение
В первую очередь необходима терапия основного заболевания.
Также проводится симптоматическое медикаментозное лечение. Пациенту назначают:
- Ингибиторы АПФ, бета-адреноблокаторы или антагонисты альдостерона – для снижения АД и профилактики дальнейшего прогрессирования заболевания сердца.
- Диуретики – для устранения отеков.
- Сердечные гликозиды – для лечения аритмий и улучшения работоспособности миокарда.
Пороки клапанов
Есть две типичные разновидности патологий клапанов: стеноз и недостаточность. При стенозе просвет клапана сужен, что затрудняет перекачивание крови. А при недостаточности клапан, наоборот, не закрывается до конца, что приводит к оттоку крови в обратном направлении.

Чаще такие пороки сердечных клапанов – приобретенные. Появляются на фоне хронических заболеваний (например, ИБС), перенесенных воспалений или неправильного образа жизни.
Больше всего подвержены заболеваниям аортальный и митральный клапаны.
Симптомы и лечение самых распространенных болезней клапанов:
| Название | Симптомы | Лечение |
|---|---|---|
| Аортальный стеноз | На начальной стадии протекает без признаков, поэтому очень важно регулярно проходить профилактическое обследование сердца.
На тяжелой стадии появляются приступы стенокардии, обмороки при физических нагрузках, бледность кожи, пониженное систолическое АД. |
Медикаментозное лечение симптомов ( , возникшей из-за пороков клапанов). Протезирование клапанов. |
| Недостаточность аортального клапана | Усиленное сердцебиение, одышка, сердечная астма (приступы удушья), обмороки, пониженное диастолическое АД. | |
| Митральный стеноз | Одышка, увеличение печени, отеки живота и конечностей, иногда – охриплость голоса, редко (в 10 % случаев) – боли в сердце. | |
| Недостаточность митрального клапана | Одышка, сухой кашель, сердечная астма, отеки ног, болевые ощущения в правом подреберье, ноющая боль в сердце. |
Пролапс митрального клапана
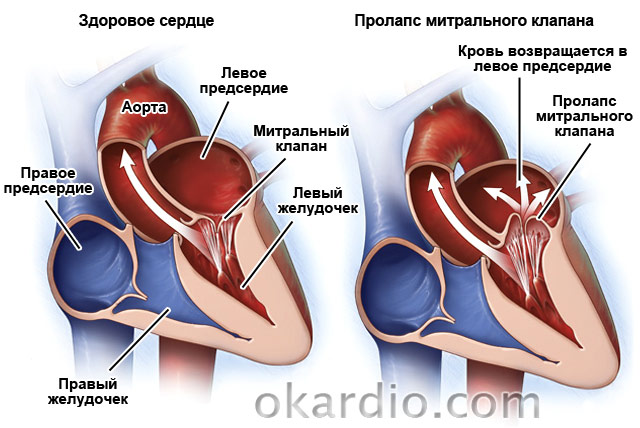
Еще одна распространенная патология – . Встречается у 2,4 % населения. Это врожденный порок, при котором створки клапана «западают» в левое предсердие. В 30 % случаев протекает бессимптомно. У остальных 70 % пациентов врачи отмечают одышку, боли в области сердца, сопровождающиеся тошнотой и ощущением «кома» в горле, аритмии, утомляемость, головокружение, частое повышение температуры до 37,2–37,4.
Лечение может не требоваться, если болезнь протекает без признаков. Если порок сопровождается аритмиями или болями в сердце, назначают симптоматическую терапию. При сильном изменении клапана возможна хирургическая его коррекция. Так как с возрастом заболевание прогрессирует, пациентам нужно обследоваться у кардиолога 1–2 раза в год.
Аномалия Эбштейна

Аномалия Эбштейна – это смещение створок трехстворчатого клапана в правый желудочек. Симптомы: одышка, приступообразная тахикардия, обмороки, набухание вен на шее, увеличение правого предсердия и верхней части правого желудочка.
Лечение при бессимптомном течении не проводят. Если признаки выражены, делают хирургическую коррекцию или трансплантацию клапана.
Врожденные пороки сердца
К врожденным аномалиям строения сердца относятся:
- Дефект межпредсердной перегородки – наличие сообщения между правым и левым предсердиями.
- Дефект межжелудочковой перегородки – патологическое сообщение между правым и левым желудочками.
- Комплекс Эйзенменгера – дефект межжелудочковой перегородки, расположенный высоко, аорта смещена вправо и соединяется одновременно с обоими желудочками (декстропозиция аорты).
- Открытый артериальный проток – сообщение между аортой и легочной артерией, присутствующее в норме на эмбриональной стадии развития, не зарослось.
- Тетрада Фалло – сочетание четырех пороков: дефекта межжелудочковой перегородки, декстропозиции аорты, стеноза легочной артерии и гипертрофии правого желудочка.

Врожденные сердечные пороки – признаки и лечение:
| Название | Симптомы | Лечение |
|---|---|---|
| Дефект межпредсердной перегородки | При небольшом дефекте признаки начинают проявляться в среднем возрасте: после 40 лет. Это одышка, слабость, утомляемость. Со временем развивается хроническая сердечная недостаточность со всеми характерными симптомами. Чем больше размеры дефекта, тем раньше начинают проявляться признаки. | Хирургическое закрытие дефекта. Проводится не всегда. Показания: неэффективность медикаментозного лечения ХСН, отставание в физическом развитии у детей и подростков, повышение АД в легочном круге, артериовенозный сброс. Противопоказания: веноартериальный сброс, недостаточность левого желудочка тяжелой степени. |
| Дефект межжелудочковой перегородки | Если дефект менее 1 см в диаметре (или менее половины диаметра устья аорты), характерна только одышка при физических нагрузках средней интенсивности.
Если дефект больше указанных размеров: одышка при небольшой нагрузке или в покое, боли в сердце, кашель. |
Хирургическое закрытие дефекта. |
| Комплекс Эйзенменгера | Клиническая картина: синюшность кожи, одышка, кровохаркание, признаки ХСН. | Медикаментозное: бета-адреноблокаторы, антагонисты эндотелина. Возможна операция по закрытию дефекта перегородки, коррекции отхождения аорты и протезированию аортального клапана, но пациенты часто умирают во время нее. Средняя продолжительность жизни больного – 30 лет. |
| Тетрада Фалло | Синий оттенок слизистых и кожи, отставание в росте и развитии (и физическом, и интеллектуальном), судороги, пониженное АД, симптомы ХСН.
Средняя продолжительность жизни – 12–15 лет. 50 % больных умирают в возрасте до 3 лет. |
Хирургическое лечение показано всем пациентам без исключения.
В раннем детстве проводят операцию по созданию анастомоза между подключичной и легочной артериями, чтобы улучшить кровообращение в легких. В 3–7 лет можно проводить радикальную операцию: одновременную коррекцию всех 4 аномалий. |
| Открытый артериальный проток | Длительное время протекает без клинических признаков. Со временем появляются одышка и сильное сердцебиение, бледность или синий оттенок кожи, пониженное диастолическое АД. | Хирургическое закрытие порока. Показано всем больным, за исключением тех, у которых отмечается сброс крови справа налево. |
Воспалительные болезни
Классификация:
- Эндокардит – поражает внутреннюю оболочку сердца, клапаны.
- Миокардит – мышечную оболочку.
- Перикардит – околосердечную сумку.
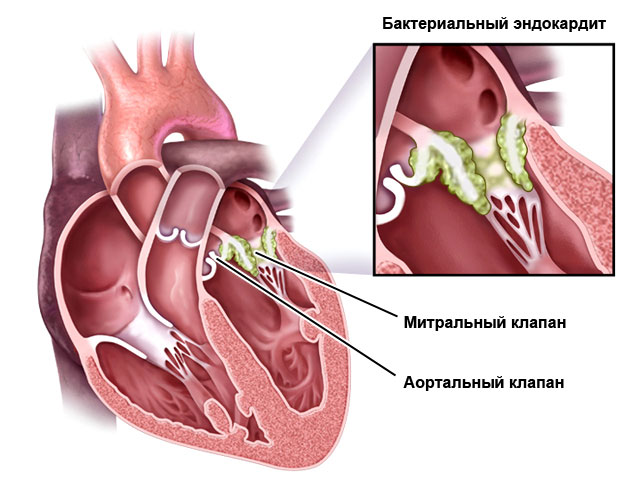
Они могут быть вызваны микроорганизмами (бактериями, вирусами, грибком), аутоиммунными процессами (например, при ревматизме) или токсическими веществами.
Также воспаления сердца могут быть осложнениями других заболеваний:
- туберкулеза (эндокардит, перикардит);
- сифилиса (эндокардит);
- гриппа, ангины (миокардит).
Обратите на это внимание и вовремя обращайтесь к врачам при подозрении на грипп или ангину.
Симптомы и лечение воспалений
| Название | Симптомы | Лечение |
|---|---|---|
| Эндокардит | Высокая температура (38,5–39,5), повышенное потоотделение, стремительно развивающиеся пороки клапанов (выявляются при ЭхоКГ), шумы в сердце, увеличенная печень и селезенка, повышенная ломкость сосудов (можно заметить кровоизлияния под ногтями и в глазах), утолщение кончиков пальцев. | Антибактериальная терапия в течение 4–6 недель, трансплантация клапанов. |
| Миокардит | Может протекать в нескольких вариантах: приступы болей в сердце; симптомы сердечной недостаточности; или с экстрасистолией и суправентрикулярными аритмиями. Поставить точный диагноз можно на основе анализа крови на кардиоспецифические ферменты, тропонины, лейкоциты. | Постельный режим, диета (№ 10 с ограничением соли), антибактериальная и противовоспалительная терапия, симптоматическое лечение сердечной недостаточности или аритмий. |
| Перикардит | Боль в груди, одышка, сильное сердцебиение, слабость, кашель без мокроты, тяжесть в правом подреберье. | Нестероидные противовоспалительные препараты, антибиотики, в тяжелых случаях – субтотальная или тотальная перикардэктомия (удаление части или всей околосердечной сумки). |
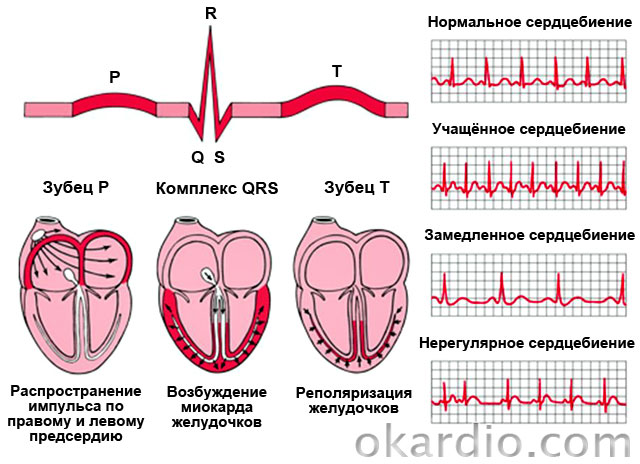
Нарушения ритма
Причины: неврозы, ожирение, неправильное питание, шейный остеохондроз, вредные привычки, интоксикация лекарствами, алкоголем или наркотическими веществами, ИБС, кардиомиопатии, сердечная недостаточность, синдромы преждевременного возбуждения желудочков. Последние – это сердечные болезни, при которых между предсердиями и желудочками есть дополнительные пути проведения импульса. Об этих аномалиях вы прочитаете в отдельной таблице.
Характеристика нарушений ритма:
| Название | Описание |
|---|---|
| Синусовая тахикардия | Учащенное сердцебиение (90–180 в минуту) при сохранении нормального ритма и нормальной схемы распространения импульса по сердцу. |
| Фибрилляция предсердий (мерцание) | Неконтролируемые, неритмичные и частые (200–700 в минуту) сокращения предсердий. |
| Трепетание предсердий | Ритмичные сокращения предсердий с частотой около 300 в мин. |
| Фибрилляция желудочков | Хаотичные, частые (200–300 в мин.) и неполные сокращения желудочков. Отсутствие полного сокращения провоцирует острую недостаточность кровообращения и обморок. |
| Трепетание желудочков | Ритмичные сокращения желудочков с частотой 120–240 в мин. |
| Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия | Приступы ритмичного учащенного сердцебиения (100–250 в мин.) |
| Экстрасистолия | Спонтанные сокращения вне ритма. |
| Нарушения проводимости (синоатриальная блокада, межпредсердная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса) | Замедление ритма всего сердца или отдельных камер. |
Синдромы преждевременного возбуждения желудочков:
| WPW-синдром (синдром Вольфа–Паркинсона–Уайта) | CLC-синдром (Клерка–Леви–Кристеско) |
|---|---|
| Признаки: пароксизмальная (приступообразная) суправентрикулярная или желудочковая тахикардия (у 67 % больных). Сопровождается чувством усиленного сердцебиения, головокружением, иногда – обмороком. | Симптомы: склонность к приступам суправентрикулярной тахикардии. Во время них пациент ощущает сильное биение сердца, может кружиться голова. |
| Причина: наличие пучка Кента – аномального проводящего пути между предсердием и желудочком. | Причина: присутствие пучка Джеймса между предсердием и атриовентрикулярным соединением. |
| Оба заболевания врожденные и довольно редкие. | |
Лечение нарушений ритма
Заключается в терапии основного заболевания, коррекции диеты и образа жизни. Также назначают антиаритмические препараты. Радикальное лечение при тяжелых аритмиях – установка дефибриллятора-кардиовертера, который будет «задавать» ритм сердцу и препятствовать фибрилляции желудочков или предсердий. При нарушениях проводимости возможна электрокардиостимуляция.

Лечение синдромов преждевременного возбуждения желудочков может быть симптоматическим (устранение приступов медикаментами) или радикальным (радиочастотная абляция аномального проводящего пути).
Кардиомиопатии
Это заболевания миокарда, которые вызывают сердечную недостаточность, не связанные с воспалительными процессами или патологиями коронарных артерий.
Наиболее распространены гипертрофическая и . Гипертрофическая характеризуется разрастанием стенок левого желудочка и межжелудочковой перегородки, дилатационная – увеличением полости левого, а иногда и правого желудочков. Первая диагностируется у 0,2 % населения. Встречается у спортсменов и может стать причиной внезапной сердечной смерти. Но в этом случае необходимо проводить тщательную дифференциальную диагностику между гипертрофической кардиомиопатией и непатологическим увеличением сердца у спортсменов.

Online Тесты
- Тест на степень загрязненности организма
(вопросов: 14)
Существует много способов выяснения, насколько загрязнен Ваш организм Специальные анализы, исследования, а также тесты помогут внимательно и целенаправлено выявить нарушения эндоэкологии Вашего организма...
Лечение сердечной недостаточности
Причины возникновения сердечной недостаточности
Это патологическое состояние, при котором система кровообращения не способна обеспечить органы и ткани необходимым для их нормального функционирования количеством крови. С патофизиологической точки зрения сердечная недостаточность - это неспособность сердца обеспечить кровью ткани в соответствии с их метаболическими потребностями в состоянии покоя и/или во время физических нагрузок.
Как клинический синдром сердечная недостаточность характеризуется нарушением насосной функции сердца (прежде всего, левого желудочка), снижением толерантности к физической нагрузке и задержкой в организме жидкости. Это патологическое состояние, при котором нарушение функции сердца приводит к неспособности его перекачивать кровь со скоростью, необходимой для удовлетворения метаболических потребностей организма и/или это происходит лишь при повышенном давлении наполнения левого и/или правого желудочка. Такие нарушения могут ограничивать физическую активность и нарушать качество жизни больных.
Хроническая сердечная недостаточность вследствие большинства сердечнососудистых заболеваний приобретает все большее распространение. Заболеваемость сердечной недостаточностью среди здоровых лиц составляет примерно 1,5-2%, существенно возрастая у лиц старшего возраста; половина больных с сердечной недостаточностью живут не более 5 лет, причем значительная их часть (с тяжелой застойной сердечной недостаточностью) умирает в течение одного года.
Сердечная недостаточность вследствие перегрузки давлением развивается из всех видов стеноза (аортальный и митральный стеноз, стеноз клапана легочной артерии), артериальной (еоенциальна гипертензия, вторичные симптоматические артериальные гипертензии) и легочных гипертензий, коарктации аорты. При этом сердце работает против повышенного сопротивления, поэтому повышается миокардиальное напряжение, быстро развивается гипертрофия миокарда.
Сердечная недостаточность вследствие перегрузки объемом имеет место при всех видах клапанной регургитации (аортальная и митральная недостаточность, пролапс митрального клапана) и наличия сердечных шунтов (септального дефекты). При перегрузке объемом сначала сердечный выброс растет, наступает ранняя дилатация полости желудочка, а затем - их гипертрофия.
Сердечная недостаточность вследствие первичной систолической миокардиальной недостаточности возникает при непосредственном поражения миокарда вследствие миокардита, миокардитического кардиосклероза, кардиомиопатии, ИБС (в том числе после инфаркта миокарда), при гипо- или гипертиреозе, различных интоксикаций, алкоголизме, диффузных заболеваний соединительной ткани и тому подобное.
Также наблюдается сердечная недостаточность вследствие нарушения диастолического наполнения желудочков и в случае сложных пороков сердца.
В основе сердечной недостаточности лежит нарушение функции одного или обоих желудочков. Если признаки сердечной недостаточности возникают на фоне гиперволемии малого круга кровообращения, говорят о левожелудочковой сердечной недостаточности. При наличии признаков гиперволемии большого круга кровообращения говорится о недостаточности правого желудочка.
Выделяют также совмещенный тип сердечной недостаточности. При сердечной недостаточности наблюдается выраженная активизация нейрогуморальных систем, которая происходит по принципу порочного круга (снижение сердечного выброса вызывает компенсаторную стимуляцию нейрогуморальных факторов, углубляет перегрузки сердца, а затем снижает сердечный выброс и стимулирует нейрогуморальную систему). Это так называемая нейрогуморальная модель сердечной недостаточности, которая, по современным представлениям, играет определяющую роль в прогрессировании этого синдрома.
Снижение функции сердца как насоса приводит к ухудшению кровоснабжения внутренних органов и тканей, что вызывает активацию симпатико-адреналовой системы. Важным патогенетическим звеном заболевания является нарушение обмена в соединительной ткани, которая образует соединительнотканную матрицу сердца. Одновременно с активизацией симпатико-адреналовой системы увеличивается выработка предсердного натрийуретического пептида, что является важным биохимической признаком сердечной недостаточности.
Классификация хронической сердечной недостаточности (хронической недостаточности кровообращения):
- Первая стадия - начальная, скрытая. Субъективные и объективные признаки в состоянии покоя отсутствуют. Одышка, тахикардия, цианоз появляются исключительно во время физической нагрузки. Частота вдохов после 3-5 приседаний возрастает вдвое. Обнаруживают изменения состояния сердца в соответствии с основной нозологической единицей. Работоспособность ограничена.
- Вторая стадия - выраженная. Признаки сердечной недостаточности имеются в состоянии покоя; одышка и тахикардия более выражены, появляются во время незначительной физической нагрузки, более постоянные
- Начало длительной стадии. Одышка и тахикардия возникают при незначительной физической нагрузке; имеются признаки недостаточности одного из желудочков, застой в малом круге кровообращения при недостаточности левых отделов сердца и застой в большом круге при недостаточности правых отделов сердца. Характерные цианоз, бледность кожи, холодные конечности, умеренное увеличение печени, ее болезненность, отеки на ногах, которые появляются под вечер и проходят до утра, существенно снижена толерантность к физическим нагрузкам;
- Конец длительной стадии. Имеется недостаточность всех отделов сердца (застой как в малом, так и в большом круге кровообращения). Характерные акроцианоз, тахикардия, в легких влажные хрипы, кардиомегалия, печень существенно увеличена, плотная, отеки резко выражены, анасарка, асцит, гидроторакс. Нарушение гемодинамики значительные и устойчивые, работоспособность резко ограничена.
- Третья стадия - терминальная, необратима, дистрофическая. Во внутренних органах и тканях возникают глубокие необратимые дистрофические изменения (кардиальный цирроз печени, общее истощение), полная потеря работоспособности. По этой стадии описаны три типа синдрома циркуляторной дистрофии:
- Сухой дистрофический с атрофией внутренних органов, умеренными отеками, сухой пигментированной кожей, акроцианозом;
- Асцитический с блокадой портальной системы и преимущественным накоплением жидкости в брюшной и полости;
- Отечно-дистрофический с выраженной жаждой, обширными отеками и нарушениями трофики тканей.
Классификация функционального состояния больных с сердечной недостаточностью по клиническим критериям:
- Первый функциональный класс (I ФК) - пациенты с болезнями сердца, у которых во время обычных физических нагрузок не возникают одышка, усталость или сердцебиение. Это бессимптомная дисфункция левого желудочка, которая проявляется только в случае проведения эхокардиографии или радионуклидной вентрикулографии.
- Второй функциональный класс (II ФК) - пациенты с болезнями сердца и умеренным ограничением физической активности. При этом одышка, усталость, сердцебиение наблюдаются при выполнении обычных физических нагрузок. Это легкая степень сердечной недостаточности.
- Третий функциональный класс (III ФК) - пациенты с болезнями сердца и выраженным ограничением физической активности. В состоянии покоя жалобы отсутствуют, но даже во время незначительных физических нагрузок возникают одышка, усталость, сердцебиение. Это сердечная недостаточность средней степени тяжести.
- Четвертый функциональный класс (IV ФК) - пациенты с болезнями сердца, у которых любой уровень физической активности вызывает названы субъективные признаки. Последние возникают и в состоянии покоя (тяжелая сердечная недостаточность).
Как лечить сердечная недостаточность?
Направлено, прежде всего, на улучшение качества и увеличение продолжительности жизни больных, а также на профилактику и/или лечение заболеваний сопутствующих заболеваний. Целью лечения является улучшение гемодинамики, уменьшение клинических проявлений сердечной недостаточности и повышение толерантности к физической нагрузке.
Предполагает применение средств, влияющих на некоторые известные патогенетические звенья заболевания, их использование позволяет сдержать прогрессирование и уменьшить клинические проявления. Обязательным условием успешного лечения является патогенетическая терапия болезни.
Целенаправленное лечение основного заболевания включает:
- реваскуляризацию миокарда и оптимальную антиангинальную терапию при ИБС;
- нормализацию АД при артериальной гипертензии;
- лечение дисфункции щитовидной железы, хирургическую коррекцию пороков сердца и тому подобное.
Медикаментозное лечение сердечной недостаточности включает назначение диуретиков, ингибиторов АПФ, блокаторов рецепторов ангиотензина II, сердечных гликозидов, периферических вазодилататоров, р-адреноблокаторов.
По показаниям таким больным можно использовать антикоагулянты, антиаритмические средства, кислородную терапию. Проведение диуретической терапии способствует выведению солей, что уменьшает задержку жидкости в организме. Стимуляция натрийуреза - универсальный механизм действия всех диуретиков. Препаратами первого ряда являются петлевые и тиазидные диуретики. Они ощутимо уменьшают клинические признаки сердечной недостаточности, в то же время улучшая качество жизни больных. Мочегонную терапию можно начинать как с тиазидных или тиазидоподобных (легкой, умеренной степени сердечной недостаточности), так и с петлевых диуретиков (умеренной, тяжелой степени сердечной недостаточности).
Поскольку так препараты могут способствовать активации ренин-ангиотензиновой системы, их не считают средствами, замедляющими прогрессирование заболевания. Поэтому больным с сердечной недостаточностью диуретики следует назначать в комбинации с ингибиторами АПФ.
Современное лечение сердечной недостаточности предусматривает обязательное (при отсутствии противопоказаний) назначение ингибиторов АПФ, поэтому применение калийсохраняющих диуретиков ограничивают. Их (спиронолактон, эплеренон, амилорид, триамтерен) необходимо назначать больным с сердечной недостаточностью в сочетании с петлевыми диуретиками (фуросемид, торесамид) для профилактики гипокалиемии. Начинают терапию с петлевых или тиазидных диуретиков, их комбинируют с ингибиторами АПФ. Если такое лечение неэффективно, их дозу увеличивают или назначают третье диуретическое средство (спиронолактон, эплеренон).
Главное место в процессе лечения сердечной недостаточности занимают ингибиторы АПФ. Они устраняют патологические последствия гиперактивации ренин-ангиотензиновой системы. Благоприятными последствиями применения ингибиторов АПФ при сердечной недостаточности является устранение периферической вазоконстрикции, подавление активности симпатико-адреналовой системы, торможение развития гипертрофии мюкарда, уменьшение энергозатрат миокарда, увеличение наирийуреза, калийсохраняющее и системное вазопротекторное действие.
Положительное инотропное действие сердечных гликозидов реализуется через блокирование транспортной аденозинтрифосфатазы мембраны кардиомиоцитов и угнетение калиево-натриевой помпы, что способствует стабилизации содержания калия и приводит к повышению возбудимости клеток, высвобождению внутриклеточного кальция из связанного состояния. Сердечные гликозиды не влияют на выживаемость пациентов с сердечной недостаточностью, но способствуют уменьшению количества госпитализаций из-за нарастания признаков болезни. Применение гликозидов иногда приводит к гликозидной интоксикации. Ее возникновение обусловливают пожилой возраст, обширное повреждение миокарда, водно-электролитные расстройства, изменения кислотно-основного состояния, воспалительные процессы миокарда, дилатация полостей сердца, почечная и печеночная недостаточность.
Применение антагонистов рецепторов ангиотензина II является новым направлением в лечении больных с сердечной недостаточностью. Механизм действия препаратов этой группы заключается в конкурентном связывании тканевых рецепторов ангиотензина II, вследствие чего блокируются его физиологические эффекты (вазоконстрикция, стимуляция синтеза альдостерона, высвобождение вазопрессина, индукция гипертрофии миокарда и т.д.), которые играют ведущую роль в прогрессировании заболевания.
Лечение Р-адреноблокаторами (карведилол, метопролол-сукцинат, бисопролол, небиволол) начинают с назначения низких доз, а затем их повышают до целевых или максимально переносимых. При этом необходимо мониторить диурез, АД, ЧСС. Тщательно подбирают оптимальную дозу, которую повышают в условиях стабильного клинического состояния и при отсутствии побочных эффектов
Больным с признаками сердечной недостаточности следует избегать назначения некоторых препаратов, усугубляющих проявления заболевания. Нестероидные противовоспалительные средства (ингибиторы циклооксигеназы) обуславливают ухудшение почечного кровообращения и задержку жидкости, глюкокортикоиды задерживают жидкость и вызывают гипокалиемию. Большинство антиаритмических средств углубляют систолическое дисфункцию сердца. Антагонисты кальция также углубляют систолическую дисфункцию сердца. Отрицательный инотропный эффект имеют трициклические антидепрессанты и препараты лития.
Радикальным средством лечения больных хронической застойной сердечной недостаточности является трансплантация сердца. Противопоказания к трансплантации сердца:
- старческий возраст;
- тяжелая почечная или печеночная недостаточность;
- системные заболевания с полиорганными поражениями;
- злокачественные новообразования
- не контролированные инфекционные процессы и психические расстройства;
- недавние тромбоэмболические осложнения;
- алкоголизм;
- невозможность сотрудничества с соответствующими центрами.
При экспертизе трудоспособности при наличии признаков сердечной недостаточности II стадии устанавливают II группу инвалидности; при сердечной недостаточности III стадии - I группу инвалидности. Несмотря на достигнутые успехи в поиске эффективных методов лечения заболевания, прогноз у таких больных остается неблагоприятным.
С какими заболеваниями может быть связано
Сердечная недостаточность развивается в результате ишемической болезни сердца, артериальной гипертензии, кардиомиопатии, воспалительных заболеваний сердца (эндо- и миокардит, перикардит), опухолей сердца (миксомы), приобретенных и врожденных пороков сердца, нарушений сердечного ритма, сопровождает диффузные заболевания соединительной ткани, нейроэндокринные заболевания, анемии, нарушение обмена веществ.
Из патогенетических позиций выделяют сердечную недостаточность, которая возникает в результате первичного повреждения миокарда, в случае перегрузки давлением или объемом, нарушений диастолического наполнения полостей сердца и вследствие комбинации названных факторов.
Прогрессированию сердечной недостаточности способствуют такие сопутствующие заболевания как артериальная гипертензия, сахарный диабет, ХОБЛ, диффузный токсический зоб, гипотиреоз, ночные апноэ.
В случае тяжелой сердечной недостаточности развивается асцит, в плевральной полости накапливается жидкость (гидроторакс), наблюдается анасарка.
Лечение сердечной недостаточности в домашних условиях
Больные сердечной недостаточностью подлежат поэтапной реабилитации (стационар - поликлиника - санаторий). При сердечной недостаточности I стадии терапевт осматривает таких больных не реже 1 раза в 6 месяцев, при сердечной недостаточности IIа стадии - не реже 1 раза в 3 месяца, при сердечной недостаточности II-III стадии - не реже 1 раза в месяц.
Лечение сердечной недостаточности в домашних условиях допустимо, если ведущий больного врач не видит показаний для госпитализации.
Среди причин прогрессирования сердечной недостаточности важны следующие:
- несоблюдение диеты,
- избыточная масса тела,
- чрезмерные нагрузки,
- неадекватное лечение,
- неблагоприятное влияние лечения (НПВП, антиаритмические препараты, ГКС-аритмии),
- сопутствующие заболевания (АГ, сахарный диабет, ХОБЛ, диффузный токсический зоб, гипотиреоз, ночные апноэ и т.д.),
- неблагоприятная внешняя обстановка (высокая или низкая температура окружающей среды, чрезмерная влажность).
Больным с умеренной сердечной недостаточностью нужно ограничивать суточное употребление натрия хлорида до 7 грамм. Не следует употреблять соленых продуктов и досаливать. При значительных нарушениях гемодинамики (III-IV функциональный класс) суточное употребление натрия хлорида не должно превышать 2 грамма.
Важное значение имеет режим. Нужно ограничивать эмоциональную и физическую активность, пользоваться функциональными кроватями. Таким больным показаны седативные и психотропные средства, оксигенотерапия. Следует полностью отказаться от алкоголя или в крайнем случае его суточное употребление не должно превышать 30 грамм в пересчете на этанол.
Разработаны тренировочные физические программы в соответствии со степенью нарушений гемодинамики. Именно они позволяют реализовать при лечении сердечной недостаточности роль периферийных мышц в поддержании или даже восстановлении сократимости кардиомиоцитов. После достижения стабилизации клинико-гемодинамического состояния рекомендуют регулярные небольшие по интенсивности физические упражнения (ходьба по 20-30 мин 4-5 раз в неделю). Больным с сердечной недостаточностью противопоказаны изометрические (статические) нагрузки, усиливающие гемодинамические нагрузки на миокард, сопровождающиеся ростом артериального давления и т.д.
Обязательно следует регулярно контролировать массу тела. Ее повышение более чем на 2 кг за несколько суток обусловливает потребность в коррекции питьевого режима и/или диуретической терапии.
Какими препаратами лечить сердечная недостаточность?
Диуретики:
- гидрохлоротиазид - в начальной дозе 12,5-25 мг,
- индапамид - в начальной дозе 1,25-2,5 мг (до 5-10-20 мг в сутки),
- торасемид - в начальной дозе 5-10 мг,
- фуросемид - в начальной дозе 20-40 мг в сутки (максимальная - 250 мг в сутки),
- этакриновая кислота - в начальной дозе 50 мг в сутки (максимальная - 400 мг в сутки),
- эплеренон - в суточной дозе 50 мг.
Ингибиторы АПФ:
- каптоприл - 12,5-150 мг в сутки,
- эналаприл - 2,5-10 мг в сутки,
- лизиноприл - 5-40 мг в сутки,
- рамиприл - 2,5-20 мг в сутки,
- трандолаприл - 0,5-2 мг в сутки.
Антагонисты рецепторов ангиотензина II:
- кандесартан - 8-16 мг в сутки (максимальная доза 32 мг в сутки),
- валсартан - 80-160 мг,
- эпросартан (тевеиен) - 600-800 мг в сутки,
- лозартан (козаар) - в дозе 25-50 мг 1 раз в сутки
- ирбесартан - в суточной дозе 75-150 мг.
Лечение сердечной недостаточности народными методами
Народные средства не обладают достаточной эффективностью в лечении сердечной недостаточности, однако со своим лечащим врачом можете обсудить введение в свой ежедневный рацион следующих продуктов и отваров на их основе:
- сухофрукты - инжир, чернослив, изюм, курага, урюк;
- молочные продукты - творог и сыр;
- травы - бобовые, лилейные, лютиковые, льновые;
- боярышник,
- горицвет,
- фиалка трехцветная,
- створки фасоли.
Лечение сердечной недостаточности во время беременности
Сердечная недостаточность не является противопоказанием к наступлению беременности, однако патологическое состояние существенно отягощает течение беременности. Женщина должна находиться под тщательным контролем профильных специалистов.
По мере развития беременности женщина испытывает все большую утомляемость, ей необходимо быть чрезвычайно внимательной к себе, соблюдать особый режим дня и питания, чтобы воспрепятствовать анемии и чрезмерному увеличению веса.
Наибольшие требования к работе сердца у беременных женщин фиксируются в период между 28-й и 34-й неделями беременности, а также непосредственно после самих родов. В это время будет уместна госпитализация с целью сохранения беременности.
При усилении сердечной недостаточности у беременной плод может погибнуть или родиться слишком рано (преждевременно).
К каким докторам обращаться, если у Вас сердечная недостаточность
Главной задачей в оценке состояния пациентов с сердечной недостаточностью является определение этиологии и выраженности нарушений сердечной деятельности, степени ограничения активности пациента и задержки жидкости. Все это необходимо для установления правильного диагноза и составления плана эффективного лечения. Больные жалуются на быструю утомляемость, общую слабость, увеличение массы тела (за счет задержки жидкости), боль в правом подреберье, тошноту, снижение аппетита. Отмечают набухание шейных вен, увеличение печени, пастозность и отеки голеней.
Повышение венозного давления в сосудах малого круга кровообращения сопровождается одышкой, приступами удушья, больные занимают вынужденное положение. При объективном обследовании обнаруживаются кардиомегалия, застойные хрипы в легких. Особое значение имеет выслушивание ритма галопа.
В диагнозе хронической сердечной недостаточности необходимо указывать:
- клиническую стадию;
- вариант сердечной недостаточности;
- функциональный класс.
Важнейшим исследованием у больных с сердечной недостаточностью является определение левожелудочковой фракции изгнания, что позволяет отличить пациентов с систолической дисфункцией от тех, у которых имеются другие причины развития сердечной недостаточности.
Применение двумерной эхокардиографии с допплеровским исследованием кровообращения не только позволяет врачу определить фракцию выброса левого желудочка, но и количественно оценить размеры, форму, толщину и регионарную сократимость левого желудочка. Для оценки прогрессирования сердечной недостаточности следует оценить процесс ремоделирования сердца с помощью двумерной эхокардиографии.
У многих больных с сердечной недостаточностью имеется снижение толерантности к физическим нагрузкам. Именно поэтому для определения степени изменений сократимости миокарда используют дозированные физические нагрузки, в частности велоэргометр и 6-минутный тест-хождение. Во время выполнения дозированной нагрузки у здоровых лиц ударный объем сердца увеличивается на 25-35%, повышается конечно-диастолический объем и уменьшается конечно-систолический объем левого желудочка, что сопровождается увеличением фракции выброса более 10%. В условиях сердечной недостаточности, наоборот, уменьшается конечно-диастолический и ударный объемы левого желудочка, увеличивается его конечно-диастолический объем. При этом рост фракции выброса незначительный, менее 10%, или даже наблюдается ее снижение.
Суть 6-минутного теста-хождения заключается в определении расстояния, которое больной может преодолеть в удобном для него темпе на протяжении 6 минут.
Состояние сердца хорошо характеризует и такой показатель как кардиоторакальный индекс. Это отношение ширины сердца (измеряются расстояния от срединной линии до наиболее удаленной точки правого и левого желудочков) к ширине грудной клетки на рентгенограмме органов грудной клетки. В норме кардиоторакальный индекс равен 50%, в случае систолической дисфункции левого желудочка он больше 50%, а при диастолической дисфункции левого желудочка меньше 50%.
Для диагностики бессимптомной дисфункции левого желудочка при инструментальном исследованим нужен хотя бы один из следующих признаков.
Сердце – это самый важный орган, который после ритмичных и правильных сокращений, обеспечивает перекачивание крови. Среднее сердцебиение будет примерно 72 раза, всего за 1 мин. Но и существует довольно много разнообразных заболеваний сердца, которые лечатся народными средствами.
Как улучшить работу сердца народными средствами.

Самое важное это надо полностью исключать любые возникающие стрессы, , чрезмерное напряжение и даже обиду, злость, гнев и прочие неблагоприятные эмоции. Живите только позитивной своей жизнью и больше радуйтесь, даже простому.
Стараться не допускать малоподвижный жизненный свой образ, но и не допускать лишние физические нагрузки. Необходимо особо контролировать своё питание, а также вес. Не допускайте другие и прочие болезни, особенно болезни печени и диабет сахарный.
Основные заболевания сердца – это , , тахикардия, стенокардия, , ишемическая болезнь, инфаркт, миокардит, невроз сердца, гипертрофия, . В этот раз мы остановимся на лечении сердца некоторых заболеваний.

Гипертрофия левого желудочка (по другому будет кардиомиопатия) – это уже наступившие поражение самого сердца, вследствие гипертонии. После сильной постепенно происходит неправильное изменение перегородки, сосуды начинают терять необходимую эластичность.
Сбор №1. Приобретайте измельченное сырьё лечебного пустырника (3 части), багульник (2 части) и целебная сушеница (также 2 части) и чай почечный (всего 1 часть). Берется 1 ст.л описанных всех народных трав, высыпается в кипяток (1,5 кухонного стакана) и кипятится на уменьшенном огне, примерно не больше 5 мин. Сразу утеплите посуду подходящей тёплой вещью на 4 часа, а далее процедите.
Пить до еды, 3 р в день, всегда по половинке обычного стакана. Для приобретения наилучшего эффекта, параллельно данному лечению растирайте обыкновенную клюкву, добавляйте сахар и принимайте 3 р, по 1 ст.л.
Сбор№2. Здесь потребуется качественно смешать цветки полезного боярышника (25 гр), лечебную траву горца птичьего (15 гр), траву полевого хвоща (всего 10 гр). Данный состав заливается обязательно кипятком (300 гр) и настаивается не более 1 час. Когда аккуратно процедите, сразу разделите всё примерно на 5 одинаковых доз и принимайте на протяжение целого дня.
Голубика. Отберите 1 ст. л одних побегов голубики и прокипятите эти ягоды ровно 10 мин, используя всего 1 стакан простой воды. Сразу после процеживания начинайте приём 3 р в день, по 1 ст.л.
Адонис. Прокипятите примерно 3 мин, 1 ч. л настоящей травы адониса, на уменьшенном огне. А после этого уберите ёмкость в тёплое место, хорошо накройте крышкой и не трогайте 20 мин. Далее просто всё процедите и незамедлительно начните принимать эту качественную настойку 3 р в день.
Зверобой. Для этого нам потребуется ровно 100 гр этой целительной сухой травы, обязательно выдержать на минимальном огне всего 10 мин, при этом сама ёмкость обязательно должна быть закрыта. Общий объём кипятка составляет 2 литра. Спустя 1 час аккуратно процедите и смешайте с качественным природным мёдом (200 гр).
После максимальной размешки, сразу перелейте в подходящие бутылки и расположите в холодильнике. Как и многие лекарства, наше тоже принимается 3 р в день, дозой в 1/3 обыкновенного кухонного стакана, обязательно до еды (примерно за 20 мин).
Атеросклероз аорты сердца лечение народными средствами.
Атеросклероз – это наступившие поражение артерий, в виде внутреннего отложения неблагоприятных холестериновых бляшек. Из-за этого просвет становится минимальный и сосуд начинает закупориваться.
Аорта – это самый важный и даже главный артериальный сосуд. Если наступает , то происходит общее нарушение кровообращения.

Чеснок. Огородный чеснок должен применяться либо печеный, либо сырой чеснок. Структура настоящего чеснока способна поражать многие бактерии и благоприятно усиливать иммунитет. А это улучшиться кровотоку, ведь давление на со судные стенки, становится минимально мало. Но с разнообразными заболеваниями своего желудка, лучше чеснок не принимать.
Чабрец (существует и другое название – это тимьян). Замечательно выводит холестерин. Структура чабреца насыщена благоприятными эфирными маслами, необходимыми кислотами и веществами. Для качественного лечения, всегда пользуйтесь целебными цветочками, с дополнением веточек. Все вещества будут качественны на протяжение 2 лет (сухой вид).
Хвоя. Подойдёт кедр, любая ель или сосна. В иголках этого дерева содержится всё то, что способствует предотвращению сужению сосудов. Приготовленная настойка, либо качественный отвар (рецепт смотреть на упаковки) должен приниматься до 120 календарных дней.
Петрушка. Данная известная всем приправа состоит из масел и прочих полезных веществ, которые смогут постепенно очищать многие сосуды, от неблагоприятных отложений. Приветствуется сырой вид либо заварить как чай.
Одуванчик. Для лечения будем использовать только его корень, который должен быть высушен и максимально измельчён. Принимайте порошок до еды, по 0,5 ч.л. Рекомендуется добавлять немного воды, чтобы все было в виде каши.
- Правильная диета.
- Начните контролировать собственный холестерин.
- Избегайте любые выпечки, хлеб белый и сахар.
- Питание осуществляется малыми дозами, но до 6 р в день.
- Пища должна быть легкоусвояемая.
- Больше кушайте творог и остальные кисломолочные продукты.
- Полный отказ от любого животного жира (замените растительным).
- Полезны овощи, которые содержат клетчатку.
- Отлично подойдут огородные яблоки.
- Те фрукты, имеющею волокнистую структуру.
Брадикардия сердца лечение народными средствами
– это нарушение правильного ритма самого сердца менее 50 ударов в минуту. Следующие рецепты будут направлены на лечение брадикардии.

Уникальный состав. Отберите 500 спелых ядер данного ореха, качественно измельчите, прибавьте масло кунжута (250 гр) и столько же сахара. Разрежьте на 4 части, 4 настоящих лимона, залейте чистым кипятком (1 л). Всё содержимое добавьте к смеси из орехов. Нормой являются 1 ст.л трижды в день, обязательно до еды.
Дополнение к нашему составу, служит прием настоящей пыльцы и молока маточного, жир рыбий, водоросли морские, масло льняное либо оливковое.
Тысячелистник. Рекомендуется приобретать у проверенных травников, либо сорванные со степи. Отделите ровно 15 гр этой травы и аккуратна залейте стаканом кипятка. Когда всё прокипит 15 мин при минимальном огне, не трогайте 1 ч. Мера будет 1 ст.л 3 р в день, пока максимально не выздоровейте.
Чеснок и лимон. Выдержите 10 лимонов, 1 мин в кипятке и сразу же полностью выдавите необходимый сок. А 10 головок огородного чеснока, перемельчите в кашу. Смешайте с соком лимона, прибавьте 1 литр природного мёда. Данный состав помещается в подходящие с прохладой место, где отсутствует любой свет (только не холодильник). Длительность составит целую декаду, с постоянным встряхиванием банки.
Правильный курс составляет по 4 ч.л, всего 1 р в день, до любой пищи, в виде рассасывания. Самая первая ложка рассасывается не менее 1 мин, а следующие ложки с интервалами 1 мин. Лечение должно длиться 90 календарных дней, с повторным курсом через год.
Вино. Его сорт должен быть красный (желательно кагор). Применив эмалированную посуду, прокипятите 500 мл натурального вина, избегая сильный огонь, а также в течении 10 мин. Добавьте порошок укропа (50 гр) и обратно прокипятите на минимальном огне, ещё 10 мин. Когда вино самостоятельно остынет, то рекомендовано перелить в подходящие баночки.
Не процеживая расположите всё в кухонном холодильнике. Принимайте по 1 ст.л 3 р в день, всегда за 30 мин до пищи. Принимаемое средство должно быть в пределах комнатной температуры. Курс 14 календарных дней, затем декадный перерыв и снова произвести данное лечение. .
Народные средства от стенокардии сердца.
Стенокардия – это нехватка нужного кровообращения, сопровождающаяся с особой болью, в самой области сердца. Боль может наблюдаться в челюсти, плече либо шеи. Продолжительность боли у каждого индивидуально, но обычно это от 30 сек до 3 мин.

Алоэ. Возраст данного растения должен быть не меньше чем 3 года. Используя примерно 5 листов алоэ, необходимо получить с них весь сок. Прибавим ко всему сок от 2 лимонов и примерно 500 гр меда. Ёмкость закрывается и убирается в холодильник. Норма считается 1 ст.л, примерно за час до еды. Лечение может длиться в течение года.
Тройной состав. Смешайте друг с другом 1 кг мёда, 10 лимонов предварительно пропущенные через кухонную мясорубку и кашу из 10 головок домашнего чеснока. Состав настаивается целую календарную неделю, а принимается по 1 ч.л 4 р в день, рассасывая средство. Идеальный курс лечения, около 2 месяцев.
Шиповник и боярышник. Многие обязаны уметь и знать, как лечить стенокардию сердца народными средствами. Измельчите плоды в натуральный порошок, соедините 10 ст. л порошка боярышника и 5 ст.л порошка шиповника.
Перемешанный порошок залейте кипятком (2 литра) и утеплив кастрюлю, уберите в подходящие тёплое место, сроком на 1 сутки. Не забудьте процедить полученный настой. Пейте по 200 мл, до пищи, 3 р в день. Данное средство также эффектно будет после инфаркта.
Рябина. Нам потребуется только 200 коры, перемолотые в мелкий порошок. Наберите 500 мл воды и начинайте кипятить всего 30 мин, используя маленький огонь. Спустя 2 часа сразу же процедите и не забывайте пить по 1 ст.л, в день трижды и всегда до еды.
Девясил. Ровно 30 гр девясила (измельченный корень) настаивается 14 календарных дней в 500 мл настоящей водке. Приём заключается в 40 капель 3 р в день.
Ишемическая болезнь сердца лечение народными средствами

Боярышник (метод №1). Объём высушенных его плодов, должен состоять 1 ст. ложку. Высыпьте всё в термос, залейте чистый кипяток и не трогайте на протяжении 2 часов, затем качественно процедите. Боярышник пьют в день 3 раза, всегда по 2 ст.л, до любой пищи (за час).
Боярышник (метод №2). Заваривайте его вместо обыкновенного чая, чтобы цвет заварки был на некрепкий чай. Многие предпочитают добавлять мёд либо сахар. Это идеальный и укрепляющий для сердца напиток.
Сбор №3. Цветки лечебной гречихи (2 ст.л), соединяются с полезными листьями омелы белой. Залейте всё чистым кипятком (1 ст), утеплите и оставьте на ночь. Процеженная настойка пьётся 3 р в день, дозой в 2 ст.л.
Сбор №4. Настаивайте 2 часа, в 250 мл кипятка следующие травы: трава полевого хвоща (20 гр), цветки целительного боярышника (50 гр), птичий горец (30 гр). При процеживании хорошо выжимайте травы, применяю обыкновенную чистую марлю. Полностью выпейте всё за день, равномерно по 1 глотку.
Сбор №5. Цветки ромашки (100 гр), цветки боярышника (100 гр), трава вереска (50 гр), корни пырея (50 гр), трава пустырника (100 гр), листья березы (50 гр), цветки конского каштана (50 гр) соединяются, перемешиваются и пропускаются через ступку. Взять 1 ч. л уникального сбора и добавить в стакан, наполненный кипятком. Лекари рекомендуют утеплять полотенцем стакан. Буквально через 30 мин сбор процеживается и пьётся 2 р в день.
Укрепить сердце народными средствами.

Селен. Этот природный микроэлемент будет обеспечивать правильное функционирование сердца. Селен защищает от повреждений окислительного характера. Принимайте пищу богатую селеном и вы однозначно укрепите собственное сердце.
Омега – 3. Её кислоты эффективны при самом атеросклерозе, разрушает возникшие тромбы, не дают окисляться стенкам, придают ей нужную устойчивость. Омега – 3 понижает давление, укрепляет любой иммунитет, улучшает работу сердца, лечит , псориаз, , , , диабет сахарный и даже саму болезнь Альцгеймер.
Суточная норма омеги – 3.
Любое перечисленное средство содержит суточную норму омеги-3.
- Консервированный тунец (120 гр).
- Лосось (70 гр).
- Масло рапсовое (1 ст.л).
- Консервированная сардина (90 гр).
- Семена льна (1,5 ч.л).
- Орех без обжарки, в свежем виде (10 шт).
Омега – 3 располагается в рыбе жирной, которая обитает исключительно только в морях, в масле льна, а также масле сои и в некоторых полезных растениях.
Гингко билоба. Препарат растительного происхождения, не заменимым при лечении заболеваний сердца. Также данный препарат используют многие мужчины, у которых явные . Популярен при увлажнении кожи, выпадании волос, улучшает зрение, справляется с давлением и раком, нормализует кровообращение.
Народные средства от сердца и сосудов.
Чеснок. Растение предотвращает тромбы, инфаркт и простуду. Структура чеснока позволяет разжижать кровь, а это было доказано известным науке профессором Блоком. Тромбы (бляшки) не смогут прилипать и произойдёт очищение стенок. Поедание до 2 головок чеснока в день, постоянно рассасывает кровь.
Имбирь. Избавляет многие сосуды от самого холестерина, укрепляет сердце. Корень имбиря должен завариваться как обыкновенный чай и регулярно выпиваться. Но наиболее эффект вызовет заваривание 1 ст.л имбиря в литровом термосе в кипятке. Принимайте имбирь на протяжения дня.
Укрепление сосудов и мышцы сердца.
Сварите настоящие домашние яйца в количестве 25 штук, избавьтесь от белка, а желтки измельчаются, добавляется масло оливковое (1 ст) и убирается в холодильник. Перед каждой едой, принимайте всего 1 ч.л смеси в количестве 7 календарных дней. Столько же отдохните и обязательно постарайтесь повторить курс.
Сердечную мышцу замечательно укрепляет сок берёзы, рыба (особенно тунец, сардина, лосось, форель либо скумбрия). Больше употребляйте орехов грецких, изюм, мёд полевой, имбирь. Запретите себя все жирное, наиболее острое, копченное, а также соленое.
Невроз сердца симптомы и лечение народными средствами
Невроз сердца – это сбой в работе организма, после очередного нервного расстройства. Его вызывают стресс, вредные привычки, некоторые инфекционные заболевания либо в последствии нарушения собственных гормон.
Симптомы невроза сердца.
- Головокружение разной интенсивностью.
- Боль в районе самого сердца.
- Сбой правильного ритма сердца.
- Чувство недомогания, чувство слабости.
- Нехватка нужного воздуха.
- Регулярные .
- Проблемы со сном ().
- Не в меру потливость.
Такая трава благоприятно воздействует на любое сердце, с полным укреплением всей своей нервной системы. Высушенная трава (также измельченная) в объёме 2 ст.л заливается чистым кипятком в термосе и не трогается до утра. Проснувшись процедите целительное снадобье и пейте как обыкновенный чай.
Спорыш. Требуется 3 ст.л спорыша, залить литром кипятка, подождать 2 часа при закрытой крышке. Приём начинаете после нормального процеживания по 1 стакану, не менее чем 4 р в день. Чтобы оптимизировать весь вкус, просто добавляйте мёд липы.
Листья дуба. Пока не закончилось лето используйте дубовые листья, высушите их и проварите около 5 мин, примерно 2 большие горсти этих листьев. Далее листья совместно с водой выливаются в ванну, где необходимо пролежать, в расслабленном состояние 20 мин.
Берёза. Также высушите листья берёзы, проварите в 2 л воды на протяжении 15 мин, 4 большие горсти листьев берёзы. Также всё содержимое перелейте в ванну, где разместитесь на 20 мин. За целую неделю совершайте 4 лечебных курса.
Шишки хмеля. Возьмите 2 большие горсти шишек, проварите в 2 л воды. Перелейте шишки с водой в свою ванну, которая наполнена водой теплой и постарайтесь расслабиться до 20 мин.
Адонис. Залейте хорошей водкой (250 мл), 25 гр травы адониса и поместите в темноту, до 14 календарных дней. Старайтесь не забывать постоянно встряхивать лечебное средство. Процедите и начинайте приём по 10 капель, четырежды в день, до еды.
ЗАКЛЮЧЕНИЕ!!!
При любом подозрение на любую болезнь вашего сердца, сразу не за медлительно обращайтесь к проверенному врачу. Любое природное средство, всегда принимается только с личного согласия врача.
Делитесь добром и берегите себя!!!
Полый фиброзно-мышечный орган, который за счет ритмичных сокращений обеспечивает ток крови по сосудам, называется сердцем. По статистике, в России около 55% смертей происходит от сердечно-сосудистых заболеваний. Они могут протекать бессимптомно, но большинство больных предъявляют типичные жалобы, по которым врачи могут распознать патологии сердца.
Классификация сердечных заболеваний
В группу таких болезней входят неоднородные патологии, которые приводят к разным поражениям сердечно-сосудистой системы. По местонахождению очага выделяют заболевания клапанов, сосудов или непосредственно оболочек органа. Может быть затронута и функция сердечной мышцы. С учетом этих критериев все болезни разделили на следующие группы:
Группа патологий
Примеры патологий
Нарушения ритма и проводимости
- синусовая тахикардия;
- трепетание предсердий;
- фибрилляция желудочков;
- пароксизмальная суправентрикулярная тахикардия;
- экстрасистолия;
- атриовентрикулярная блокада;
- блокада ножек пучка Гиса.
- неврозы;
- ожирение;
- интоксикация лекарствами, наркотиками, алкоголем;
- шейный остеохондроз;
- вредные привычки;
- синдромы преждевременного возбуждения желудочков;
- неправильное питание.
Ишемические
- стабильная и нестабильная стенокардии;
- кардиосклероз;
- острый коронарный синдром;
- инфаркт миокарда.
- атеросклероз;
- тромбоз коронарных артерий.
Поражение сосудов
- атеросклероз;
- коронарные заболевания сердца;
- кардиосклероз.
- наследственность;
- малоподвижный образ жизни;
- нервные нарушения;
- высокое давление;
- курение;
- повышенный уровень холестерина.
Клапанные пороки
- стеноз клапанов;
- недостаточность клапанов;
- врожденный или приобретенный порок сердца.
- хронические сердечные патологии;
- перенесенные воспаления;
- неправильный образ жизни.
- гипертрофия левого или правого предсердия или желудочка;
- сердечная недостаточность;
- сердечная астма.
- острый инфаркт;
- аневризма сердца;
- митральный стеноз;
- ревматизм;
- миокардит;
- ишемия;
- избыточный вес;
- пороки сердца;
- алкоголизм.
Артериальные гипертензии
- гипертония;
- артериальная гипертензия.
- заболевания почек;
- сахарный диабет;
- стрессы;
- гиподинамия;
- возраст старше 55–60 лет;
- систематическое употребление алкоголя;
- повышенный холестерин;
- опухоль надпочечников.
- эндокардит;
- перикардит;
- миокардит.
- поражение вирусами, бактериями, грибком;
- аутоиммунные процессы;
- поражение токсическими веществами;
- туберкулез;
- грипп;
- ангина;
- сифилис.
Распространенные болезни сердца
Среди заболеваний сердца можно выделить несколько самых распространенных. Из всех патологий этого органа они приводят к смерти чаще остальных подобных болезней. К таким заболеваниям можно отнести:
- Артериальная гипертензия. Это один из самых частых диагнозов, который ставится кардиологом. При такой болезни давление человека превышает уровень в 140/90 мм рт.
- Ишемическая болезнь. Из-за недостатка питания сердечная мышца недополучает кислород, на что реагирует острой болью в груди.
- Инфаркт миокарда. Это острое состояние, когда отдельные участки сердца лишаются кровоснабжения и начинают отмирать. Чаще происходит из-за закупорки сосудов атеросклеротическими бляшками или тромбами.
- Аритмия. Представляет собой различные нарушения пульса.
Симптомы заболеваний сердца
Все сердечно-сосудистые заболевания имеют массу предвестников и первых симптомов. Многие из них легко спутать с признаками других патологий. Болезни сердца можно заподозрить по комплексу симптомов. Признаки самых распространенных:
Заболевания
Ишемическая болезнь
Основной симптом – приступы жгучей, сдавливающей боли за грудиной. Она может отдавать в лопатку, шею, руку, плечо. Боль провоцирует физическая активность. Особенности разных функциональных классов стенокардии:
- Первый. Приступ боли появляется только при высокоинтенсивной физической активности.
- Второй. Боль возникает после ходьбы на 0,5 км (7–8 мин. без остановки).
- Третий. Физическая активность ограничена. Боль провоцирует ходьба пешком на 100–500 м или подъем на 2 этаж.
- Четвертый. Приступ возникает при малейшей физической активности – ходьбе по дому менее чем на 100 м.
- пульсирующая головная боль;
- частые головокружения;
- ощущение тошноты;
- укачивание в транспорте;
- повышенное давление.
Инфаркт миокарда
- колющая боль за грудной клеткой;
- ощущение страха смерти;
- бледность или синюшность кожи;
- одышка;
- тошнота;
- обморочное состояние.
- частое, нерегулярное сердцебиение;
- замирание сердечной деятельности;
- дискомфорт в области груди;
- внезапные приступы сильного сердцебиения;
- головокружение, обмороки.
Пороки клапанов
- приступы стенокардии;
- пониженное давление;
- одышка;
- усиленное сердцебиение;
- сухой кашель;
- отечность конечностей.
- частые одышки;
- увеличение пульса;
- кашель;
- периферические отеки;
- повышенная утомляемость;
- нарушения кровообращения.
Воспалительные заболевания сердечной мышцы
- высокая температура;
- повышенная потливость;
- приступы болей в грудине;
- кашель без мокроты;
- тяжесть в правом подреберье.
Лечение сердечно-сосудистых заболеваний
При появлении признаков патологий сердца необходимо обратиться к терапевту или кардиологу. По необходимости врач даст направления для обследования у узкоспециализированных специалистов: ревматолога, кардиохирурга, эндокринолога. Лечение ишемии и аритмии обязательно включает прием медикаментов. Аномалии развития клапанов требуют проведения операции, которая повышает вероятность полного выздоровления.
Лечение инфаркта миокарда – длительный и сложный процесс. Больного срочно госпитализируют в реанимацию. Для снятия боли используют Нитроглицерин. Дополнительно проводят тромболитическую и антикоагулянтную терапию для предотвращения тромбоза и ограничения некротической зоны. Принципы лечения вне зависимости от вида сердечно-сосудистого заболевания:
- Исключение чрезмерных физических и эмоциональных нагрузок.
- Диета, корректирующая липидный обмен, поскольку в основе многих таких болезней лежит атеросклероз. При гипертонии ограничивают соль, при застойной сердечной недостаточности – воду.
- Отказ от вредных привычек.
- Умеренная двигательная активность (пешие прогулки и посильные упражнения).

Ишемическая болезнь сердца
Для снятия приступов стенокардии используется Нитроглицерин. Таблетку кладут под язык, рассасывают до полного растворения. При стабильной стенокардии дополнительно назначают:
- Антиагреганты: Аспирин, Дипиридамол, Тиклодипин. Снижают риск тромбообразования.
- Бета-адреноблокаторы: Бисопролол, Метопролол, Карведилол. Снижают нагрузку на сердечную мышцу, предупреждают развитие приступов стенокардии.
- Статины: Симвастатин, Аторвастатин, Фенофибрат. Предупреждают дальнейшее развитие атеросклероза.
Если консервативное лечение сердечных заболеваний не дало результата, то проводят реваскуляризацию коронарных артерий. Суть этой операции – устранение стеноза (сужения) сосудов. При нестабильной стенокардии используют те же препараты. Дополнительно могут быть назначены антагонисты кальция: Верапамил, Дилтиазем. Схемы лечения других видов ишемии:
Заболевание
Медикаментозная терапия
Хирургические методы
Инфаркт миокарда
Неотложная помощь:
- Вызов скорой.
- Нитроглицерин под язык (до 3 табл. через 5 мин.).
- Прием 2 таблеток Аспирина.
Лечение после приезда врачей:
- Ингаляция кислорода.
- Введение раствора морфина.
- Если Нитроглицерин не помог, то используется Гепарин, разжижающий кровь.
Дальнейшая терапия:
- Внутривенное введение Нитроглицерина или наркотических обезболивающих.
- Предотвращение дальнейшего некроза тканей с помощью бета-адреноблокаторов, нитратов, тромболитиков и постоянного приема Аспирина.
Для восстановления кровообращения проводятся такие операции:
- стентирование;
- аортокоронарное шунтирование;
- ангиопластика.
Кардиосклероз
Препараты, которые могли бы сделать соединительную ткань функциональной, не существуют. Лечение при таком диагнозе длится всю жизнь. Пациенту назначают:
- бета-блокаторы;
- ингибиторы АПФ;
- диуретики;
- антагонисты альдостерона;
- сердечные гликозиды.
Кардинальное хирургическое лечение – трансплантация сердца. Остальные операции являются паллиативными. К таким относятся:
- шунтирование коронарных сосудов;
- установка водителей ритма (кардиостимуляторов);
- удаление сердечной аневризмы.
Аритмии
Лечение аритмии зависит от ее тяжести и разновидности нарушений ритма. Если она вызвана внешними факторами, то их нужно исключить. К таким относятся:
- курение;
- злоупотребление алкоголем;
- переутомление;
- частые стрессы;
- употребление кофе, энергетических напитков.
Домашнее лечение сердечно-сосудистой системы при аритмии обязательно включает прием медикаментов в виде таблеток, назначенных врачом. Основные группы применяемых препаратов:
- Сердечные гликозиды: Дигоксин, Коргликон, Строфантин. Эти препараты улучшают работу сердечной мышцы и увеличивают ее сократительную способность.
- Бета-блокаторы: Атенолол, Метопролол. Лекарства снижают частоту сердечных сокращений и давление.
- Антиаритмические препараты: Аденозин, Анаприлин, Лидокаин. Применяются для восстановления нормального ритма сердечных сокращений.
- Антагонисты кальция: Верапамил, Дилтиазем. Блокируют кальциевые каналы и снижают автоматизм синусового узла. Часто применяются при гипертонии.

Хирургическое лечение аритмии проводится, когда консервативные методы не дали результата. В зависимости от типа заболевания проводятся следующие операции:
- Радиочастотная абляция. Назначается при фибрилляции предсердий или желудочков. В ходе процедуры с помощью специального датчика, введенного в крупную артерию, разрушается патологический очаг в сердечной мышце.
- Установка электрокардиостимулятора. Он называется пэйсмейкером. Прибор устанавливают при дисфункции синусового узла и сердечных блокадах. Его вживляют под кожу в верхней части груди. Устройство заставляет сердце биться с определенной частотой.
Пороки клапанов
Среди этих заболеваний чаще встречаются пороки аортального и митрального клапанов. Единственный способ лечения – хирургическая операция. Прием или внутривенное введение медикаментов помогает лишь корректировать некоторые нарушения, вызванные пороками. Основные схемы лечения таких заболеваний:
Заболевание
Медикаментозное лечение
Хирургическое лечение
Стеноз митрального клапана
- сердечные гликозиды: Целанид, Дигоксин;
- мочегонные: Фуросемид, Верошпирон, Урактон;
- бета-адреноблокаторы: Спиронол, Атенолол, Метопролол;
- антикоагулянты: Надропарин, Варфарин;
- противовоспалительные: Диклофенак, Ибупрофен;
- нитраты: Нитроглицерин, Нитросорбид.
- пластика или замена митрального клапана;
- баллонная вальвулопластика;
- комисуротомия;
- протезирование митрального клапана.
Пролапс митрального клапана
- успокаивающие: Корвалол, Валосердин;
- транквилизаторы: Диазепам;
- бета-адреноблокаторы: Атенолол, Пропранолол;
- антиаритмические препараты: Магния оротат;
- снижающие давление: Каптоприл, Престариум.
Баллонная вальвулопластика.
- мочегонные;
- ингибиторы АПФ;
- бета-адреноблокаторы;
- сердечные гликозиды;
- антиагреганты.
Клипирование, замена или реконструкция митрального клапана.
Недостаточность митрального клапана
- антагонисты кальция;
- бета-адреноблокаторы;
- вазодилататоры (Гидралазин);
- мочегонные.
- внутриаортальная баллонная контрпульсация;
- имплантация искусственного клапана.
Стеноз аортального клапана
- диуретики;
- антиангинальные препараты (Сустак, Нитронг);
- антибиотики (для профилактики эндокардита).
- вальвулопластика;
- протезирование клапана.
Лечение врожденных пороков сердца проводится еще в раннем детском возрасте. Специфическая терапия зависит от разновидности и степени тяжести заболевания:
- При врожденных дефектах сердечных перегородок проводят пластику или ушивание перегородок, рентгенэндоваскулярную окклюзию дефекта.
- При выраженной гипоксемии с пороками сердца сначала назначают паллиативное вмешательство – наложение межсистемных анастомозов.
- При нарушениях развития аорты выполняют ее баллонную дилатацию или резекцию. Иногда проводят пластику аортального стеноза.
- Если у пациента анатомические сложные врожденные пороки сердца, при которых нельзя провести радикальную операцию, врачи выполняют гемодинамическую коррекцию. Ее суть в разделении венозного и артериального потоков крови без устранения дефекта.
- Серьезные пороки, не поддающиеся оперативному лечению, являются показанием к пересадке сердца.
- При комплексе Эйзенменгера назначают антагонисты эндотелина и бета-адреноблокаторы, проводят операцию по закрытию дефекта перегородки, протезированию аортального клапана и коррекции отхождения аорты.

Хроническая сердечная недостаточность
При таком заболевании сердце не может полноценно перекачивать кровь по организму. Хроническая недостаточность органа развивается из-за разных сердечных патологий (инфаркт, СД, артериальная гипертензия). По этой причине лечение направлено на устранение основного заболевания. Терапия занимает длительное время. Чаще она проводится в домашних условиях, но существуют показания к госпитализации:
- низкий сердечный выброс;
- неэффективность домашнего лечения;
- выраженные отеки;
- нарушения сердечного ритма;
- ухудшение состояния.
Основу домашнего лечения составляет прием медикаментов по схеме без пропусков.
Для снятия симптомов заболевания и улучшения работы сердечной мышцы назначаются следующие группы препаратов:
- бета-адреноблокаторы: Метопролол, Бисопролол, Карведилол;
- ингибиторы АПФ: Каптоприл, Эналаприл;
- сердечные гликозиды: Дигоксин, Целанид, Коргликон;
- мочегонные: Спиронолактон;
- нитраты: Нитроглицерин, Глицерил тринитрат.
Воспалительные заболевания
Миокардит поражает мышечную оболочку сердца, эндокардит – внутренний слой и клапаны, перикардит – околосердечную сумку. Лечение зависит от возбудителя заболевания и чаще проводится в стационаре, поскольку высок риск осложнений. Основные схемы терапии патологий этой группы:
Заболевание
Группа медикаментов
Примеры названий
Хирургическое лечение
Миокардит
Антибиотики
- Ампициллин;
- Доксициклин;
- Амоксициллин;
- Цепорин.
Показания к операции:
- скопление гноя в области клапана;
- нарастающая сердечная недостаточность;
- бактериальная природа заболевания у людей с механическим клапаном сердца;
- высокий риск тромбоэмболии.
Операция проводится методом торакотомии. В процессе врач производит санацию инфекционного очага.
Противовирусные
- Интерферон;
- Рибавирин.
Подавляющие иммунные реакции
- Преднизолон;
- Индоментацин;
- Ибупрофен.
Улучшающие питание и обмен веществ сердечной мышцы
- Рибоксин;
- Калия оротат.
Перикардит
Нестероидные противовоспалительные средства (НПВС)
- Диклофенак;
- Ибупрофен;
- Аспирин.
Селективные ингибиторы циклооксигеназы 2
- Мелоксикам;
- Лорноксикам;
- Целекоксиб.
Анальгетики
- Трамадол;
- Морфин;
- Пентазоцин.
Антибиотики (внутрь или внутрвиенно)
- Амоксиклав;
- Ванкомицин.
Противогрибковые
- Амфотерицин В;
- Флуцитозин.
Эндокардит
Антибиотики
- Бензипенициллин;
- Ампиокс;
- Ампициллин.
Бета-блокаторы
- Метопоролол;
- Бисопролол.
Мочегонные
- Фуросемид;
- Спиронолактон.
Сердечные гликозиды
- Дигоксин;
- Целанид;
- Коргликон

Народные средства для лечения сердца
К эффективным средствам относятся следующие рецепты:
- Отобрать 1 ст. л. побегов голубики, прокипятить их в течение 10 мин. в 1 л воды. Процедить, пить по 3 р./сут. по 1 ст. л. Курс лечения длится до улучшения состояния. Средство эффективно при гипертрофии левого желудочка.
- Смешать 10 лимонов, пропущенных через мясорубку, с 1 кг меда и 10 измельченными головками чеснока. Оставить состав на 1 неделю. Принимать по 1 ч. л. до 4 р./сут., рассасывая средство во рту. Курс терапии – 2 месяца. Подходит для терапии стенокардии.
- Взять 1 ст. л. высушенных плодов боярышника, засыпать в термос и залить 1 л чистого кипятка. Оставить на 2 ч., процедить. Пить до 3 р./сут. по 2 ст. л. за 1 ч. до приема пищи. Лечение ИБС таким методом длится 1 месяц.
- Сварить 25 домашних яиц, взять только желтки и измельчить их. Добавить 1 ст. оливкового масла, убрать на хранение в холодильник. Принимать по 1 ч. л. перед едой. Лечение сосудов сердца таким средством длится 1 неделю.
- Стаканом кипятка залить 1 ст. л. сушеного тысячелистника. Потомить в течение 15 мин. на минимальном огне, оставить на 1 ч. Принимать 3 р./сут. по 1 ст. л. Продолжать лечение до улучшения состояния. Средство подходит для терапии брадикардии.
Применение народных методов при заболеваниях сердца – это лишь дополнение к официальному лечению, назначенному врачом.
Видео
Ориентировочное время чтения: 23 мин. Нет времени читать?
Результаты успешного лечения сердечно-сосудистых заболеваний альтернативными методами.
Доктор Колдуэлл Эссельстин‑младший
Как вы думаете, в каком городе находится лучший кардиологический центр в США, а может быть, и во всем мире? В Нью‑Йорке? Лос‑Анджелесе? Чикаго? Возможно, во Флориде, где проживает много пожилых людей? На самом деле, согласно U.S. News and World Report, лучший медицинский центр кардиологической помощи расположен в Кливленде, в штате Огайо. Пациенты стекаются в Кливлендскую клинику со всего мира, чтобы получить передовую медицинскую помощь в области лечения сердечно‑сосудистых заболеваний, оказываемую именитыми врачами.
Один из врачей Кливлендской клиники, Колдуэлл Эссельстин‑мл., имеет довольно примечательную биографию. Еще студентом Йельского университета Эссельстин участвовал в олимпийских соревнованиях по гребле и завоевал золотую медаль. После прохождения практики в Кливлендской клинике ему была присуждена Бронзовая звезда как военному хирургу во время войны во Вьетнаме. Затем он добился больших успехов, став врачом в одном из ведущих медицинских учреждений в мире – Кливлендской клинике, где он был главой администрации, членом Совета управляющих, председателем особой Комиссии по раку молочной железы и главой секции по хирургии щитовидной и паращитовидной железы. Эссельстин опубликовал более 100 научных работ и был назван одним из лучших американских врачей 1994–1995 гг. 40
Я знаком с этим человеком, и у меня складывается впечатление, что он преуспел во всем, чем занимался в жизни. Он достиг вершин успеха как в профессии, так и в личной жизни, сохранив при этом достоинство и скромность. Но для меня самое привлекательное в Эссельстине не список его достижений, а его принципиальность в поисках истины. Эссельстин нашел в себе смелость бросить вызов официальным кругам. Вот что он написал для Второй национальной конференции по вопросам роли липидов в лечении и предотвращении ишемической болезни сердца (которую он организовал и в которой любезно пригласил меня участвовать):
«За 11 лет своей карьеры хирурга я утратил иллюзии относительно концепции лечения онкологических и сердечно‑сосудистых заболеваний. За последние 100 лет мало что изменилось в лечении рака и не было приложено серьезных усилий в области профилактики как онкологических, так и сердечно‑сосудистых заболеваний. Однако эпидемиология этих болезней показалась мне провокационной: у трех четвертей населения планеты нет сердечно‑сосудистых заболеваний, и этот факт тесно связан с особенностями их питания».
Эссельстин начал пересматривать традиционную медицинскую практику. «Осознавая, что медикаментозное, ангиографическое и хирургическое вмешательство воздействуют лишь на симптомы сердечно‑сосудистых заболеваний и будучи убежденным в необходимости абсолютно нового подхода к лечению», Эссельстин решил проверить,как повлияет диета, основанная на цельных растительных продуктах, на людей с уже диагностированной ишемической болезнью сердца .
Для справки: Ишемическая болезнь сердца (ИБС) – патологическое состояние, которое характеризуется недостаточным кровоснабжением, и соответственно снабжения кислородом сердечной мышцы (миокарда). Основной и наиболее частой причиной ИБС является появление и развитие в коронарных артериях атеросклеротических бляшек, которые сужают, а иногда и перекрывают кровеносные сосуды, чем и нарушают в них нормальный ток крови. ИБС обычно сопровождается стенокардией, аритмиями сердца, но иногда может привести к инфаркту миокарда, резкой остановке сердца и летальному исходу.
Применяя минимальные дозы медикаментов, снижающих уровень холестерина в крови, в сочетании с диетой с очень низким содержанием жиров и основанной на растительной пище, он добился в лечении сердечно‑сосудистых заболеваний самых впечатляющих результатов, которые когда‑либо были достигнуты.

В 1985 г. Эссельстин начал исследование, причем его главной задачей было снижение холестерина в крови пациентов до уровня менее 3,9 ммоль/л. Он попросил каждого пациента записывать все, что тот ест, в специальный дневник питания. На протяжении последующих пяти лет Эссельстин каждые две недели встречался с пациентами, чтобы обсудить процесс, назначить анализы крови и зафиксировать показатели артериального давления и веса. После этих встреч он вечером созванивался с пациентами, чтобы сообщить им результаты анализов крови и дополнительно обсудить эффект от соблюдения диеты. Кроме того, все его пациенты собирались вместе несколько раз в год, чтобы обсудить программу лечения, поговорить друг с другом и обменяться полезной информацией. Иными словами, Эссельстин проявлял добросовестность, участие, поддержку и твердость по отношению к своим пациентам, стараясь перевести общение на более личный уровень.
Диета, которую соблюдали в том числе и сам Эссельстин с его женой Энн, предусматривала полный отказ от жировых добавок и почти ото всех продуктов животного происхождения. Как сообщают Эссельстин и его коллеги, «[участникам] было предписано избегать масла, мяса, рыбы, птицы и молочных продуктов, за исключением обезжиренных молока и йогурта».
Спустя примерно пять лет после начала курса лечения Эссельстин рекомендовал своим пациентам отказаться также от обезжиренных йогурта и молока. Пять пациентов прекратили участвовать в исследовании в течение первых двух лет, таким образом, осталось 18 человек. Когда-то они обратились к Эссельстину с серьезными заболеваниями. В течение восьми лет, предшествовавших исследованию, эти 18 человек пережили 49 событий, связанных с ишемической болезнью сердца, включая стенокардию, операции по шунтированию, инфаркт миокарда, инсульты и ангиопластику. Их сердца никак нельзя было назвать здоровыми. Нетрудно понять, что участвовать в исследовании их заставила паника от осознания близости преждевременной смерти. Эти 18 пациентов достигли потрясающих результатов.
В начале исследования их средний уровень холестерина в крови составлял 6,4 ммоль/л. Во время проведения программы он был равен 3,4 ммоль/л, что гораздо ниже намеченных 3,9 ммоль/л! Уровень «плохого» холестерина также значительно уменьшился. Но наиболее выдающимся результатом стало не снижение уровня холестерина в крови, а то, сколько событий, связанных с ишемической болезнью сердца, произошло у пациентов с момента начала исследования.
В течение последующих 11 лет из 18 пациентов, соблюдавших диету, лишь ОДИН пережил такое событие. Этот пациент на два года перестал соблюдать диету. После этого он начал испытывать клиническую боль в грудной клетке (стенокардию), а затем вернулся к здоровой диете, основанной на растительной пище. Этот человек избавился от стенокардии и в дальнейшем не испытывал проблем, связанных с сердечно‑сосудистой системой. У этих людей развитие болезни не только остановилось, но и повернулось вспять. У 70 % пациентов наблюдалось открытие закупоренных артерий.
Одиннадцать пациентов Эссельстина согласились на проведение ангиографии – процедуры, в ходе которой некоторые артерии в сердце просвечиваются рентгеном. У этих 11 человек в среднем закупоренность артерий уменьшилась в размерах на 7 % за первые пять лет проведения исследования. Это может показаться незначительным снижением, однако стоит отметить, что при увеличении диаметра артерии на 7 % проходящий через нее объем крови увеличивается на 30 %. Еще более важна разница между наличием боли (стенокардией) и ее отсутствием, а фактически между жизнью и смертью.
Авторы отчета по итогам пятилетнего исследования отмечают: «На сегодня это самое долгое исследование питания с минимальным содержанием жира в сочетании с применением лекарств, понижающих уровень холестерина в крови, и наш замечательный результат – уменьшение артериального стеноза (закупорки) на 7 % – более значительный, чем во всех предыдущих исследованиях».
Один врач‑терапевт обратил особое внимание на исследование Эссельстина. Ему было всего, и он, казалось, был здоров, когда внезапно обнаружил, что у него имеются проблемы с сердцем, приведшие к инфаркту миокарда. Ввиду природы сердечно‑сосудистых заболеваний традиционная медицина не могла предложить ему надежного решения проблемы. Он обратился к Эссельстину и решил принять участие в программе лечения, предусматривавшей соблюдение диеты. Спустя 32 месяца, без применения каких‑либо медикаментов, понижающих уровень холестерина в крови, течение его болезни повернулось вспять , а уровень холестерина в крови снизился до 2,3 ммоль/л.
Большое впечатление производит снимок больной артерии этого пациента до и после выполнения диетических предписаний Эссельстина. После соблюдения диеты, основанной на цельных растительных продуктах, та же артерия открылась, губительное действие ишемической болезни обернулось вспять и кровоток практически нормализовался.
Возможно ли, что Эссельстину просто достались везучие пациенты? Ответ отрицательный. Пациенты с ишемической болезнью сердца на такой поздней стадии не могут спонтанно излечиться. Еще один способ проверить вероятность такого везения – посмотреть, что произошло с теми пятью пациентами, которые прекратили свое участие в программе и вернулись к традиционному лечению. По состоянию на 1995 г. эти пять человек стали жертвами десяти новых коронарных событий. При этом по состоянию на 2003 г., спустя 17 лет после начала исследования, все пациенты, кроме одного, соблюдавшие диету, до сих пор живы, и им уже за семьдесят и за восемьдесят.

Коронарная артерия до и после соблюдения растительной диеты
Можно ли, находясь в здравом уме, оспаривать эти выводы? Разумеется, нет. Из этой главы вам стоит запомнить по крайней мере соотношение 49 к 0: 49 коронарных событий до перехода на цельную растительную пищу, и ноль таких событий среди пациентов, придерживавшихся диеты. Эссельстин сделал то, чего «большая наука» безуспешно пыталась добиться на протяжении более 55 лет: он победил сердечно‑сосудистые болезни.
Доктор Дин Орниш
За последние 15 лет другое светило в этой области, Дин Орниш, пытался привлечь внимание медицинских кругов к важности питания. Он окончил Гарвардскую школу медицины, часто упоминался в популярных СМИ, добился того, что многие страховые компании стали включать его курс лечения сердечно‑сосудистых заболеваний в страховку.
Если вы что‑то слышали о взаимосвязи питания и сердечно‑сосудистых заболеваний, то, скорее всего, это было связано с работой Орниша. Его наиболее известное исследование – «Лечение сердца при помощи правильного образа жизни», в ходе которого он лечил 28 пациентов с сердечно‑сосудистыми заболеваниями, лишь меняя их образ жизни. Он разработал для них экспериментальную схему лечения, а с 20 другими пациентами придерживался стандартной схемы.
Орниш тщательно обследовал пациентов из каждой группы и измерял несколько медицинских показателей, включая закупорку артерий, уровень холестерина в крови и вес.
Схема лечения Орниша значительно отличалась от стандартов, принятых в современной медицине высоких технологий. Во время первой недели лечения он поместил 28 пациентов в гостиницу и сказал, что им следует делать, чтобы контролировать состояние здоровья. Он предписал им не менее года придерживаться растительной диеты с пониженным содержанием жиров. Лишь около 10 % получаемых ими калорий должны были поступать из жиров. Они могли есть столько пищи, сколько хотели, если это была еда из разрешенного списка, куда входили фрукты, овощи и зерновые.
Как отмечали исследователи, «не разрешалось употребление животной пищи за исключением яичного белка и одной чашки обезжиренного молока или йогурта в день». В дополнение к диете эта группа пациентов должна была практиковать различные методы снижения стресса, такие как медитация, дыхательные упражнения и упражнения на релаксацию не менее часа в день. Пациентам также было рекомендовано не менее трех часов физических упражнений в неделю в зависимости от серьезности их болезни.
Чтобы помочь пациентам изменить свой образ жизни, дважды в неделю организовывались их совместные встречи, продолжавшиеся четыре часа, с целью взаимной поддержки.
При лечении Орниш и его коллеги из научно‑исследовательской группы не использовали никаких лекарств, хирургических методов или технологий. Эти пациенты, участвовавшие в эксперименте, придерживались почти всех рекомендаций и были вознаграждены улучшением здоровья и повышением жизненного тонуса.
В среднем их уровень холестерина снизился с 5,9 до 4,5 ммоль/л, а уровень «плохого» холестерина сократился с 3,9 до 2,5 ммоль/л. А спустя год частота возникновения, продолжительность и острота болей в грудной клетке у них значительно уменьшились.
Как стало очевидно в дальнейшем, чем точнее пациенты придерживались рекомендаций, тем более здоровыми становились их сердца. У тех, кто наиболее строго соблюдал режим на протяжении годичного курса лечения, наблюдалось уменьшение закупорки артерий на 4 %. Возможно, 4 % покажутся незначительной цифрой, но не забывайте, что сердечно‑сосудистые заболевания усиливаются с течением времени, поэтому изменение на 4 % всего за год – это фантастический результат.
В целом у 82 % пациентов в экспериментальной группе отмечался регресс сердечно‑сосудистых заболеваний на протяжении годичного курса лечения. У контрольной группы дела обстояли не так хорошо, несмотря на то что они подвергались обычному лечению. Боль в грудной клетке у них стала возникать чаще, а также становилась более продолжительной и острой. В то время как в экспериментальной группе наблюдалось уменьшение частоты возникновения боли в груди на 91 %, в контрольной группе этот показатель вырос на 165 %. Уровень холестерина в крови у участников контрольной группы был гораздо выше, чем в экспериментальной группе, и закупорка артерий также усилилась. У тех пациентов группы, кто в наименьшей степени следил за диетой и образом жизни, закупорка сосудов увеличилась в размерах на 8 % на протяжении годичного курса лечения.
Я, как и Орниш, Эссельстин и другие врачи, действовавшие в том же направлении до них, как, например, Моррисон, верю, что мы нашли ключевой фактор в борьбе против сердечно‑сосудистых заболеваний. Лечение при помощи диеты не только облегчает симптомы болезни, такие как боль в грудной клетке; оно, кроме того, воздействует на причину сердечно‑сосудистых заболеваний и может предотвратить коронарные приступы в будущем. Не существует хирургических или химических методов лечения сердечно‑сосудистых заболеваний ни в Кливлендской клинике, ни где‑либо еще, результаты которых были бы столь же впечатляющими.
Будущее
Будущее выглядит весьма оптимистично. Теперь мы знаем достаточно, чтобы почти свести на нет риск возникновения сердечно‑сосудистых заболеваний. Нам известно не только как предотвратить болезнь, но и как ее успешно лечить. Нет необходимости вскрывать грудную клетку и перенаправлять наши артерии, и не нужно всю жизнь принимать сильнодействующие лекарства. Мы можем сохранить здоровье своих сердец с помощью правильного питания.
Следующий этап – широкомасштабное применение этого подхода, основанного на диете, над которым работает Орниш. Его научно‑исследовательская группа запустила «Многоцентровый проект по демонстрации правильного образа жизни», который представляет собой будущее здравоохранения в области сердечно‑сосудистых заболеваний. Команды, состоящие из профессиональных медиков, прошли подготовку по лечению пациентов с сердечно‑сосудистыми заболеваниями по схеме Орниша, основанной на изменении образа жизни. Пациенты, которые отбирались для участия в программе, страдали сердечно‑сосудистыми заболеваниями в достаточно серьезной форме, и им требовалось хирургическое вмешательство. Однако вместо операции они могли принять участие в годичном курсе лечения, в основе которого лежит изменение образа жизни.
Эта программа была запущена в 1993 г., и к 1998 г. уже 40 страховых компаний покрывали издержки на лечение пациентам, отобранным для участия в ней. По состоянию на 1998 г. в проекте приняли участие почти 200 человек, и результаты были феноменальными. Спустя год после начала лечения 65 % пациентов избавились от боли в грудной клетке. Эффект был продолжительным: спустя три года у 60 % пациентов боли не возобновились. Польза для здоровья сопровождается экономической выгодой.
Ежегодно проводится более миллиона хирургических операций, направленных на лечение сердечно‑сосудистых заболеваний32. В 2002 г. услуги терапевтов и больничный уход для пациентов с сердечно‑сосудистыми заболеваниями обошлись в 78,1 млрд долл. (в эту сумму не включена стоимость лекарств, медицинского обслуживания на дому и услуги домашних сиделок). Одна только процедура ангиопластики стоит 31 000 долл., а стоимость операции по шунтированию составляет 46 000 долл. Разительный контраст с этими цифрами составляет стоимость участия в программе по изменению образа жизни, которая равна лишь 7000 долл.
Проведя сравнение между пациентами, принявшими участие в программе по изменению образа жизни, и пациентами, избравшими традиционный путь хирургического вмешательства, Орниш и его коллеги показали, «что участие в программе по изменению образа жизни сокращало издержки для каждого пациента в среднем на 30 000 долл.».
Многое еще предстоит сделать. Структура традиционной системы здравоохранения такова, что ее влиятельным кругам выгодно лечение химическими и хирургическими методами. Диета все еще играет второстепенную роль по сравнению с медикаментами и хирургическими операциями. Один из постоянных аргументов критиков заключается в том, что пациенты не пойдут на такие радикальные изменения. Один врач утверждает, что пациенты Эссельстина меняют свои привычки в питании лишь благодаря «фанатичной вере» самого Эссельстина. Такая критика не только необоснованна и оскорбительна для пациентов: это внушение, влекущее негативные последствия. Если врачи не верят, что пациенты изменят свое питание, то даже не будут говорить им об этом или же будут упоминать об этом мимоходом, не придавая большого значения. По отношению к пациенту врач допускает самое большое пренебрежение, когда утаивает информацию, которая потенциально может спасти больному жизнь, объясняя это тем, что пациент не захочет изменить свой образ жизни. Даже учреждения, руководствующиеся в своей деятельности лучшими побуждениями, не свободны от подобной косности. Они говорят об умеренной диете и незначительных изменениях образа жизни как о здоровых «целях».
Если вы подвержены высокому риску сердечно‑сосудистых заболеваний или если уже заболели, они рекомендуют вам придерживаться диеты, при которой 30 % от общего числа калорий поступает из жиров (7 % от общего числа калорий – из насыщенных жиров) и которая содержит менее 200 мг пищевого холестерина в день. По их мнению, нам нужно стремиться к тому, чтобы удерживать свой уровень холестерина в крови ниже «желательного» показателя, равного 5,2 ммоль/л49. Эти уважаемые организации не предоставляют обществу самой современной научной информации. Хотя нам говорят о показателе общего уровня холестерина в крови, равном 5,2 ммоль/л, как о «желательном», мы знаем, что 35 % инфарктов миокарда происходит у людей, чей уровень холестерина находится в диапазоне от 3,9 до 5,2 ммоль/л (в действительности безопасный уровень холестерина в крови ниже 3,9 ммоль/л). Мы также знаем, что наиболее радикальное излечение сердечно‑сосудистых заболеваний происходило, когда лишь около 10 % калорий в питании пациентов поступало из жиров.
Исследования свидетельствуют о том, что у многих пациентов, соблюдавших умеренную диету, рекомендованную официальными учреждениями, сердечно‑сосудистые заболевания прогрессировали. Невинными жертвами стали люди, заботящиеся о своем здоровье, которые следовали этим рекомендациям, удерживая показатель холестерина в крови на уровне около 4,7–4,9 ммоль/л, – «наградой» для них стал инфаркт миокарда, влекущий преждевременную смерть. В довершение всего в рамках Национальной образовательной программы по холестерину дается следующая опасная рекомендация: «Изменение образа жизни – наиболее экономически выгодный способ снизить риск ишемической болезни сердца. Но даже учитывая это, многим людям необходим прием медикаментов, понижающих уровень липопротеина низкой плотности [“плохого” холестерина]».
Для людей с самыми больными сердцами рекомендации относительно диеты, которые даются учреждениями, считающимися наиболее авторитетными в этой области, слишком ограниченны и сопровождаются оговоркой, что нам в любом случае придется всю жизнь принимать лекарства. Наши ведущие организации опасаются, что, если они будут призывать к более серьезным изменениям, никто к ним не прислушается. Однако диеты, рекомендуемые традиционными медицинскими кругами, дают далеко не такой положительный эффект для здоровья, как предлагаемые Эссельстином и Орнишем. В действительности уровень холестерина в крови, равный 5,2 ммоль/л, небезопасен; диета, на 30 % состоящая из жиров, не «диета с пониженным содержанием жиров»; пища, в которой содержится более 0 мг любого холестерина, нездоровая.
Наши учреждения в сфере здравоохранения намеренно вводят общество в заблуждение по поводу сердечно‑сосудистых заболеваний, и все это во имя «умеренности». Вне зависимости от того, верят ли ученые, врачи и лица, разрабатывающие политический курс, в то, что общество изменит свои привычки, рядовые граждане должны знать, что диета, основанная на цельных растительных продуктах, вне всякого сомнения, наиболее здоровая. В материалах к семинару, посвященному знаковой программе «Лечение сердца при помощи правильного образа жизни», ее авторы, Орниш и его коллеги, пишут: «Целью нашего исследования было выявление того, что истинно, а не того, что практически осуществимо (курсив мой. – К. К.)».
Сегодня истина нам известна: диета, основанная на цельных растительных продуктах, способна предотвращать и излечивать сердечно‑сосудистые заболевания и таким образом спасать сотни тысяч людей ежегодно.
Уильям Кастелли, который уже давно возглавляет «Фрамингемское исследование сердца», занимающее ключевое место в исследовании сердечно‑сосудистых заболеваний, выступает за диету, основанную на цельных растительных продуктах. Эссельстин, продемонстрировавший наиболее действенное излечение сердечно‑сосудистых заболеваний за всю историю медицины, выступает за диету, основанную на цельных растительных продуктах. Орниш, которому впервые удалось лечение сердечно‑сосудистых заболеваний без применения медикаментов или хирургического вмешательства и который доказал значительную экономическую выгоду этого метода для пациентов и страховщиков, выступает за диету, основанную на цельных растительных продуктах. Сейчас настало время больших надежд и серьезных вызовов, время, когда люди получают возможность контролировать свое здоровье. Один из самых внимательных врачей сказал об этом лучше всего:
Коллективная совесть и воля представителей нашей профессии сейчас подвергаются самому серьезному испытанию. Настало время проявить смелость, чтобы выполнить эпохальную задачу. Колдуэлл Эссельстин‑мл.
- Из книги .
- Также рекомендуем другую книгу-продолжение автора
Внимание! Предоставленная информация не является официально признанным методом лечения и несёт общеобразовательный и ознакомительный характер. Мнения, выраженные здесь, могут не совпадать с точкой зрения авторов или сотрудников МедАльтернатива.инфо. Данная информация не может подменить собой советы и назначение врачей. Авторы МедАльтернатива.инфо не отвечают за возможные негативные последствия употребления каких-либо препаратов или применения процедур, описанных в статье/видео. Вопрос о возможности применения описанных средств или методов к своим индивидуальным проблемам читатели/зрители должны решить сами после консультации с лечащим врачом.
 Диагноз – рак: лечиться или жить? Альтернативный взгляд на онкологию
Диагноз – рак: лечиться или жить? Альтернативный взгляд на онкологию
Чтобы максимально быстро войти в тему альтернативной медицины, а также узнать всю правду о раке и традиционной онкологии, рекомендуем бесплатно почитать на нашем сайте книгу "Диагноз – рак: лечиться или жить. Альтернативный взгляд на онкологию"








 Внедрение и использование УМК «Изучаем русский язык» в двуязычной образовательной среде
Внедрение и использование УМК «Изучаем русский язык» в двуязычной образовательной среде Система образования в индии как фундамент знаний и жизни
Система образования в индии как фундамент знаний и жизни Роман Вишневский – трейдер и владелец брокерской компании
Роман Вишневский – трейдер и владелец брокерской компании Николай Кольцов – биолог из будущего
Николай Кольцов – биолог из будущего